Conform datelor National Institute of Health din Statele Unite ale Americii, în 2014 au fost diagnosticate în această țară peste 2 milioane de cazuri noi de cancer al pielii, mai multe decât toate celelalte tipuri de cancer la un loc. Majoritatea sunt cancere ale celulelor de bază și ale celulelor scuamoase, tipuri mai puțin grave de cancer al pielii. Marea problemă o constituie melanomul, cancerul care ia naștere în celulele care produc pigmentul din piele. Conform datelor Societății Americane de Cancer, în 2012 au fost aproximativ 76000 de noi cazuri de melanom și peste 9000 de decese din această cauză în SUA. În plus, este important de știut că, deși carcinoamele cu celule bazale sau scuamoase sunt rareori mortale, dacă sunt tratate la timp, îndepărtarea lor poate provoca desfigurări, mai ales pentru cancerele celulelor bazale, care apar cel mai des pe față.
În România, potrivit unor date publicate de Organizația Mondială a Sănătății, în 2012, un număr de 1.121 de români au fost diagnosticați cu melanom malign al pielii. Statisticile privind mortalitatea arată îngrijorător: aproape o treime dintre cei diagnosticați mor anual (364 de decese în 2012).
Pentru că a preveni este mai simplu și mai eficient, educația pacienților pentru prevenirea cancerului de piele este foarte importantă. Acest lucru este și obiectivul articolului de față care încearcă să prezinte într-o manieră accesibilă principalele tipuri de cancere de piele, factorii de risc și câteva date despre tratament.
Dar cum apare cancerul? Simplu spus, el se declanșează la nivelul celulelor. Cele normale, cresc și se divid, pentru a forma noi celule de care organismul are nevoie. Acelea dintre ele care sunt normale, cresc și se divid pentru a forma celulele noi de care organismul are nevoie. Când aceste celule îmbătrânesc sau se deteriorează, ele mor și altele le iau locul. Uneori procesul nu se desfășoară în această manieră. Dimpotrivă, apar celule noi de care organismul nu are nevoie sau unele îmbătrânite sau distruse nu mor așa cum ar trebui. Această acumulare de celule suplimentare formează o masă de țesut denumită tumoră.
Excrescențele pe piele pot fi benigne (ne-canceroase) sau maligne (canceroase). Cele benigne (cum ar fi alunițele) sunt rareori o amenințare pentru viață. În general, pot fi îndepărtate, nu cresc la loc și nu invadează țesuturile din jurul lor. Cele maligne (cum ar fi melanomul, cancerul cu celule bazale sau cancerul cu celule scuamoase) pot fi o amenințare pentru viață, de obicei pot fi îndepărate, dar cresc din nou, pot invada sau afecta țesuturile sau organele din vecinătate și se pot răspândi în alte părți ale corpului.
Cancerele cutanate sunt denumite în funcție de tipul de celule care devin maligne. Cele mai frecvente sunt:
 1. Melanomul, care apare în melanocite (celulele pigmentare).
1. Melanomul, care apare în melanocite (celulele pigmentare).
Melanomul poate apărea pe orice suprafață a pielii. La bărbați, este de multe ori găsit la nivelul pielii de pe cap, gât, sau între omoplați și pe șolduri. La femei este de multe ori întâlnit pe pielea de pe picioare, între omoplați și pe șolduri.
Melanomul este rar la persoanele cu pielea închisă la culoare. Atunci când se dezvoltă la aceste persoane, de obicei îl găsim sub unghiile de la mâini sau de la picioare, în palme, sau la nivelul tălpilor.
2. Cancerul de piele bazocelular debutează în stratul de celule bazale al pielii, de obicei în zonele care au fost expuse la soare.
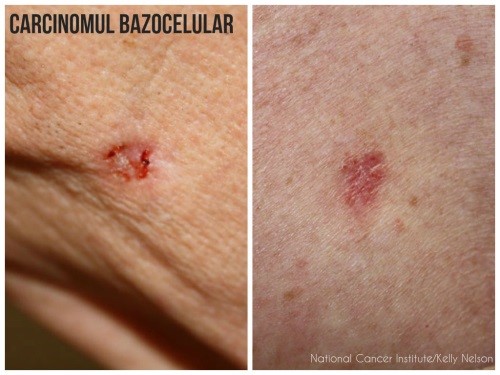 De exemplu, fața este cea mai comună zonă pentru cancerul de piele bazocelular.
De exemplu, fața este cea mai comună zonă pentru cancerul de piele bazocelular.
Acest tip de cancer este cel mai întâlnit la persoanele cu tenul deschis la culoare.
3. Cancerul de piele cu celule scuamoase apare în celulele scuamoase.
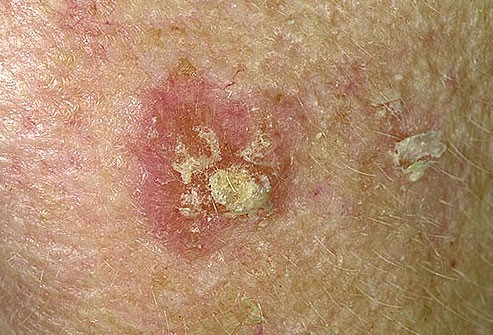 La persoanele cu pielea închisă la culoare, acest tip de cancer de piele este găsit de obicei în locuri care nu sunt expuse la soare (de exemplu membrele inferioare), în timp ce la persoanele cu pielea deschisă la culoare, acest timp de cancer apare în acele zone care au fost expuse la soare cum ar fi capul, fața, urechile și gâtul.
La persoanele cu pielea închisă la culoare, acest tip de cancer de piele este găsit de obicei în locuri care nu sunt expuse la soare (de exemplu membrele inferioare), în timp ce la persoanele cu pielea deschisă la culoare, acest timp de cancer apare în acele zone care au fost expuse la soare cum ar fi capul, fața, urechile și gâtul.
Când celulele cancerului de piele se răspândesc, ele pot invada vasele de sânge sau pe cele limfatice. Aceste celule pot fi găsite și în ganglionii limfatici din apropiere sau se pot răspândi în alte țesuturi. De asemenea, ele pot forma noi tumori în aceste țesuturi. Răspândirea cancerului este numită metastază.
Principalul factor de risc pentru cancerul de piele este expunerea în exces la lumina soarelui (radiații ultraviolet – UV), dar există și alți factori de risc care variază pentru diferite tipuri de cancer de piele. Studiile au arătat că cei mai frecvenți factori de risc pentru cele mai întâlnite tipuri de cancer de piele sunt: 1. lumina soarelui – din această categorie fac parte arsurile solare cu vezicule severe, mai ales cele de la maturitate, expunerea la soare pe durata vieții, expunerea la surse artificiale de radiații UV și lămpi solare cum ar fi cabinele de bronzat (mai ales pentru persoanele sub 30 de ani); 2. istoricul personal și familial – persoanele care au avut un anumit tip de cancer de piele sau cele care au astfel de cazuri în familia apropiată (mama, tata, sora, fratele, sau copii) au risc crescut de a mai dezvolta un astfel de cancer. Mai rar se întâmplă ca membrii unei familii să aibă o tulburare moștenită, cum ar fi xeroderma pigmentosum sau sindromul nevoid bazocelular, care face pielea mai sensibilă la soare și crește riscul de cancer de piele. 3. Persoanele cu tenul deschis la culoare, ochii albaștri sau gri, părul roșu sau blond și cele cu mulți pistrui prezintă un risc crescut de cancer de piele. 4. Anumite condiții medicale sau medicamente (cum ar fi unele antibiotice, hormoni, sau antidepresive) fac pielea mai sensibilă la soare. De asemenea, anumite afecțiuni medicale sau medicamente afectează sistemul imunitar, astfel crescând riscul de cancer de piele.
Dintre factorii de risc pentru melanom sunt de menționat următorii: 1) nevul displazic, un tip special de aluniță, mai mare decât cele obișnuite, de exemplu cât un bob de mazăre, de culori diferite – de la roz la maro închis, de obicei plat, cu o suprafață netedă, ușor solzos sau pietriș, și cu o margine neregulată. Un nev displazic se transformă în cancer mult mai frecvent decât o aluniță obișnuită; 2) a avea mai mult de 50 de alunițe comune generează un risc crescut de a dezvolta melanom.
Categoria factorilor de risc pentru cancerul de piele de tip bazocelular și a celui cu celule scuamoase include: 1. cicatrici vechi, arsuri, ulcere sau zone de inflamație pe piele; 2. expunerea la arsenic la locul de muncă; 3. radioterapia. Acestora li se adaugă, în cazul cancerului de piele cu celule scuamoase: 4. keratoza actinică, care este un tip de leziune precanceroasă care apare în zonele expuse la soare, mai ales la nivelul feței și pe dosul mâinilor, ori ca fisuri ale buzei inferioare care nu se vindeca; 5. anumite tipuri de HPV (papilomavirus uman) pot infecta pielea și crește riscul de cancer de piele cu celule scuamoase. Acestea sunt diferite de tipurile de HPV ce cauzează cancerul de col uterin.
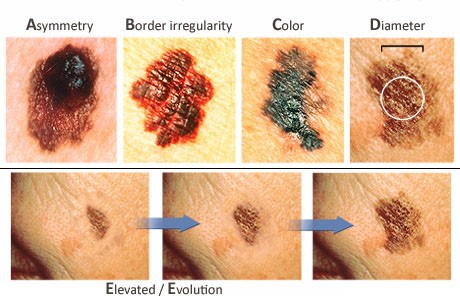
Adesea, primul semn de melanom este o schimbare a formei, culorii, dimensiunii sau a modului în care se prezenta o aluniță. Analiza poate urmări aspectele: asimetria (cele două jumătăți nu mai sunt simetrice); marginile (sunt crestate, zdrențuite); culoarea (apar nuanțe de negru, maro, cafeniu, dar și alb, gri, roșu, roz sau albastru); diametrul (alunița crește în dimensiune – de obicei melanoamele sunt mai mari decât dimensiunea unui bob de mazare (mai mare de 6 mm); evoluție (s-a schimbat în ultimele câteva săptămâni sau luni). Uneori, melanomul este râios sau dureros.
Simptomele cancerelor de piele bazocelular și cu celule scuamoase pot fi o schimbare a pielii (o excrescență sau o rană care nu se vindecă), o suprafață plată și roșie care este aspră, uscată sau solzoasă, o pată de culoare roșie sau maro, dură și solzoasă, o zonă inflamată care sângerează sau dezvoltă o crustă.
Fazele melanomului sunt:
Stadiul 0: melanomul implică doar stratul superior al pielii (melanom in situ).
Etapa I: tumora nu este mai mare de 1 mm grosime (aproximativ lățimea vârfului ascuțit al unui creion) și suprafața apare segmentată, sau tumora are grosimea între 1 și 2 mm, iar suprafața nu este segmentată.
Etapa II: tumora are grosimea între 1 și 2 mm, iar suprafața apare fragmentată sau grosimea tumorii este mai mică de 2 milimetri, iar suprafața poate apărea fragmentată.
Etapa III: Celulele de melanom s-au extins la cel puțin un nodul limfatic din apropiere sau celulele din tumoara inițială s-au extins la șesuturile din jur.
Etapa IV: Celulele canceroase s-au extins la plămâni sau la alte organe, la alte zone de pe piele, sau la ganglionii limfatici departe de zona inițială, la plămâni, ficat, creier, oase, precum și în alte organe.
Fazele cancerului bazocelular și a cancerului de piele cu celule scuamoase includ:
Etapa 0: Cancerul implică doar stratul superior al pielii (carcinom in situ). Boala Bowen este o forma timpurie a cancerului de piele cu celule scuamoase. Dacă nu este tratată, cancerul ar putea crește mai adânc în piele.
Etapa I: Creșterea este de 2 centimetri (aproximativ de mărimea unei alune).
Etapa II: Creșterea este mai mare de 2 centimetri lățime.
Etapa III: Cancerul a invadat sub piele (cartilagii, mușchi, oase), s-a extins la nivelul ganglionilor limfatici din apropiere sau în alte locuri din organism.
Etapa IV: Cancerul s-a extins în organism. Cancerul cu celule bazale se răspândește rareori în alte părti ale corpului, dar cancerul cu celule scuamoase se extinde uneori la ganglionii limfatici și în alte organe.
Tratamentul pentru cancerul de piele depinde de tipul și stadiul bolii, de mărimea și locul tumorii, de starea generală de sănătate și de istoricul medical. În cele mai multe cazuri, scopul tratamentului este de a elimina sau distruge complet cancerul, iar cele mai multe cancere de piele pot fi vindecate dacă sunt depistate precoce și tratate. Uneori, cancerul de piele este eliminat în timpul biopsiei. În astfel de cazuri, nu este nevoie de tratament suplimentar. Chirurgia este tratamentul uzual pentru persoanele cu cancer de piele. În unele cazuri medicul poate sugera chimioterapie, terapie fotodinamică sau radioterapie. Persoanele cu melanom pot folosi terapia biologică (un tratament care ar putea crește în mod natural nivelul de apărare al organismului împotriva cancerului).
În loc de concluzie, reamintim că, deși cancerele de piele sunt aproape întotdeauna vindecabile, dacă sunt detectate și tratate din timp, o excelentă măsură de apărare împotriva acestora este prevenirea lor. Iar lista celor mai importante măsuri de protecție include: 1) evitarea expunerii excesive la soare, mai ales între orele 10.00 – 16.00; 2) evitarea arsurilor solare; 3) folosirea repetată a cremelor de fotoprotecție cu factor de protecție de minimum 15; 4) folosirea hainelor care protejează de soare (pălărie, pantaloni lungi, bluză cu mânecă lungă) și a ochelarilor adecvați de soare; 5) evitarea solarului și a lămpilor de bronzare artificială; 6) consult dermatologic anual.
Articol realizat de Mirela Mustață, Redactor E-Asistent, Specialist în comunicare și relații publice, PhD.
Surse de documentare:
Dr. Richard Besser, Jeanne Besser, ”Spune-mi adevărul doctore”, 2014, Ed. Lifestyle Publishing
http://www.cancer.gov/publications/patient-education/skin.pdf
http://www.cancer.org/cancer/cancercauses/sunanduvexposure/skin-cancer-facts
http://www.cancer.org/cancer/skincancer-melanoma/detailedguide/melanoma-skin-cancer-what-causes