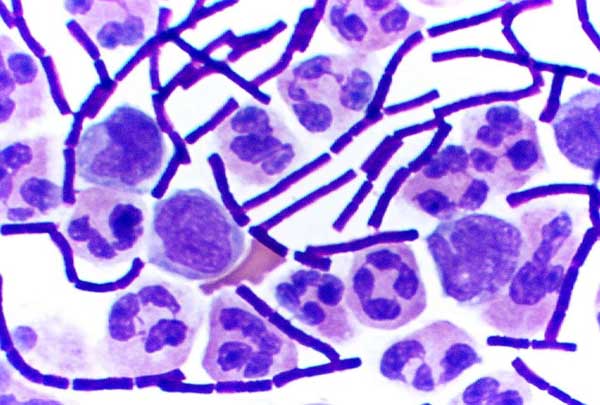
 Trăim într-o lume plină de microbi, suntem înconjurați de bacterii, paraziți sau virusuri și primul lucru la care ne gândim când auzim despre aceste micro-organisme sunt bolile pe care ni le pot aduce.
Trăim într-o lume plină de microbi, suntem înconjurați de bacterii, paraziți sau virusuri și primul lucru la care ne gândim când auzim despre aceste micro-organisme sunt bolile pe care ni le pot aduce.
De altfel, folosirea termenului “antibacterial” în reclame reflectă chiar această convingere larg răspândită în publicul larg că bacteriile sunt “rele. ”
Însă, nu toate bacteriile sunt… “egale” din acest punct de vedere, nu toate provoacă probleme de sănătate.
Unele bacterii trăiesc mult și sunt inofensive, altele ne asigură vitamina K, esențială pentru coagularea normală a sângelui, iar altele au un rol important pentru digestie.
Astfel, tractul digestiv normal conține aproximativ 400 de tipuri de bacterii „bune“, care împiedică dezvoltarea bacteriilor dăunătoare și contribuie la menținerea unui sistem digestiv sănătos.
Tocmai de aceea multe dintre antibiotice ne provoacă diaree, fiindcă distrug aceste bacterii utile care reglează digestia. Flora intestinală este afectată și de o alimentație nesănătoasă (precum mâncarea de tip fast-food), dar, mai ales, de administrarea de antibiotice. Antibioticele distrug atât bacteriile dăunătoare organismului, cât și pe cele „benefice“, alterând astfel echilibrul florei.
Din ce în ce mai mulți oameni de știință din domeniul medical sunt îngrijorați de efectul antibioticelor asupra bacteriilor prietenoase pe care le găzduim, o populație care, ca număr de celule, depășește cu mult numărul celulelor organismului uman. De exemplu, pielea de pe piept este populată de 100 până la 5.000 de microorganisme pe cm pătrat, fața și scalpul au până la 200.000 de organisme pe cm pătrat, iar acest număr poate ajunge la 300.000 de organisme pe cm pătrat în zona axilei. S-a calculat că, în cazul oamenilor, 1012 bacterii colonizează pielea, 1010 bacterii colonizează cavitatea bucală, iar 1014 bacterii populează intestinul.
Aceste bacterii pe care le găzduim nu se află aici în mod întâmplător, ele sunt vitale pentru funcționarea corespunzătoare a organismului uman, a sistemelor sale bio-chimic, microbiologic si imunologic. Aceste bacterii au evoluat pentru a crea așa-zisul microbiom, care are un rol esențial într-un mare număr de procese care au loc în organism, contribuind la menținerea sănătății noastre. Microbiomul uman este definit ca întreaga colecție de micro-organisme, nu doar bacterii, care se găsește în întregul corp. Conține mai mult de 100 de trilioane de celule bacteriale și fungice, depășind cu un factor de 10 până la 100 numărul estimate de celule ale corpului unui adult. Microbiomul reprezintă un ecosistem vast și foarte bine organizat, fiind un așa-zis “super organ”, cu roluri diverse în reglarea stării noastre de sănătate.
 Orice interferență în funcționarea acestui sistem poate provoca efecte serioase asupra stării noastre de sănătate. Un astfel de exemplu de interferență este expunerea microbiomului la administrarea antibioticelor, atât cele de spectru larg, cât și cele selective, dar și dieta și alți factori pot avea un impact semnificativ asupra microbiomului. Antibioticele au adus un progres extraordinar în tratarea bolilor infecțioase, însă reversul medaliei este că, odată cu folosirea lor pe scară din ce în ce mai largă, chiar și pentru condiții medicale care nu cer un astfel de tratament, bacteriile dăunătoare devin rezistente la antibiotice, în timp ce multe dintre cele benefice sunt distruse, temporar sau permanent.
Orice interferență în funcționarea acestui sistem poate provoca efecte serioase asupra stării noastre de sănătate. Un astfel de exemplu de interferență este expunerea microbiomului la administrarea antibioticelor, atât cele de spectru larg, cât și cele selective, dar și dieta și alți factori pot avea un impact semnificativ asupra microbiomului. Antibioticele au adus un progres extraordinar în tratarea bolilor infecțioase, însă reversul medaliei este că, odată cu folosirea lor pe scară din ce în ce mai largă, chiar și pentru condiții medicale care nu cer un astfel de tratament, bacteriile dăunătoare devin rezistente la antibiotice, în timp ce multe dintre cele benefice sunt distruse, temporar sau permanent.
Aceste evoluții pot duce, dacă nu se face ceva împotriva supra-administrării de antibiotice, la o adevărată criză de sănătate publică, când nu vom mai avea antidot pentru multe infecții.
Din fericire, medicina modernă a început să tragă din ce în ce mai serios un semnal de alarmă în privința impactului antibioticelor asupra acestui supra organ vital care este microbiomul, existând din ce în ce mai multe studii, articole și cărți pe această temă. În acest context, una dintre cele mai relevante apariții este cartea Doctorului în medicină Martin J. Blaser, intitulată Cum alimentează supra-administrarea de antibiotice bolile societății moderne. Autorul subliniază că în prezent anumite boli sunt mult mai prevalente decât acum 50-60 de ani. Acestea includ obezitatea, diabetul la copii, astmul, febra fânului, alergiile alimentare, refluxul esofagian, cancerul esofagian, boala celiacă, boala Crohn, colita ulceroasă, autismul și eczemele. Dr. Blaser citează statistici care sugerează o creștere dramatică a incidenței acestor boli în ultimele decenii.
În timp ce există un număr de ipoteze care încearcă să explice creșterea incidenței fiecăreia dintre aceste boli, Dr. Blaser se întreabă dacă nu există cumva o cauză comună a creșterii simultane. El propune o teorie care aduce în prim plan bacteriile, în principal pe cele care compun flora intestinală, și schimbările, atât cantitative, cât și calitative, pe care le-a suferit microbiomul nostru din cauza antibioticelor, precum și a altor factori.
Astfel, se subliniază schimbările artificiale survenite în spectrul speciilor de bacterii care trăiesc în mediul oral și vaginal al mamei în timpul gravidității, schimbări aduse de medicamente, în special antibiotice și expunerea semnificativă a copilului la acestea foarte repede după naștere, care se adaugă aceleia din timpul perioadei intra-uterine. Dezvoltarea copilului în primii ani de viață depinde foarte mult de buna funcționare a întregului sistem, atât al lui, cât și al mamei, iar rolul microbiomului în această privință este critic. Iar atacul repetat al antibioticelor alterează semnificativ acest microbiom, omorând anumite clase de bacterii și schimbând distribuția celor rămase. Multe dintre aceste clase de bacterii atacate de antibiotice se refac, unele în timp, în timp ce altele nu. Studiile arată că tratementele repetate cu antibiotice au efecte pe termen lung asupra microbiomului intestinal, chiar și până la doi ani dupa administrare.În plus de antibiotice, Dr. Blaser pune în lumină și o altă cauză posibilă a creșterii simultane a incidenței unor boli precum alergiile, astmul, autismul, boala celiacă, diabetul de tip 1 sau gastroenterita – nașterea prin cezariană a din în ce mai multor copii. Un studiu canadian a comparat microbiomul copiilor născuți natural cu cel al copiilor născuți prin cezariană. Celor din ultima categorie li s-a găsit un nivel foarte scăzut al numărului și diversității bacteriilor prezente.
Nimeni nu se opune necesității administrării de antibiotice în situațiile acute care pun viața în pericol, dar tot mai mulți medici sunt împotriva folosirii lor în fazele inițiale ale unor condiții medicale precum febra, răcelile, durerile de urechi sau inflamațiile amigdalelor din cauza impactului asupra microbiomului. Iar administrarea de antibiotice începută în copilărie continuă, de obicei, pe tot parcursul vieții.
Același studiu a arătat aceeași diferență și între microbiomul copiilor alăptați la sân față de cei care au primit lapte formulă. Nașterea prin cezariană, o apariție recentă în cursul evoluției noastre, îi privează pe copii de inoculația bacterială naturală pe cale orală care are loc în timpul unei nașteri naturale. În loc de această inoculație orală, inoculația în cazul nașterii prin cezariană se desfășoară în principal cu bacterii de pe pielea mamei, o clasă cu totul diferită de cele care sunt inoculate în cazul nașterii naturale.
 Un alt studiu recent a găsit o legătură între nașterea prin cezariană și nivelul de adepozități prezent la copil de la vârsta de 6 săptămâni până la 15 ani. Același efect este produs și de expunerea la antibiotice, ceea ce nu e de mirare, dacă ne gândim la tonele de antibiotice folosite pentru îngrășarea animalelor crescute pentru carne. Alte studii arată că susceptibilitatea din copilărie la bolile autoimune și, în particular, la diabetul de tip 1, este asociată cu dezechilibre ale microbiomului intestinal.
Un alt studiu recent a găsit o legătură între nașterea prin cezariană și nivelul de adepozități prezent la copil de la vârsta de 6 săptămâni până la 15 ani. Același efect este produs și de expunerea la antibiotice, ceea ce nu e de mirare, dacă ne gândim la tonele de antibiotice folosite pentru îngrășarea animalelor crescute pentru carne. Alte studii arată că susceptibilitatea din copilărie la bolile autoimune și, în particular, la diabetul de tip 1, este asociată cu dezechilibre ale microbiomului intestinal.
Este general acceptat că interacțiunile dintre factorii genetici și cei de mediu se află la baza susceptibilității față de cancer și a modului în care evoluează acesta. Recent, se acordă din ce în ce mai mult credit ipotezei că microbiomul uman, în special cel din zona intestinală, este unul dintre acești așa ziși factori de mediu, jucând un rol important în apariția tumorilor. Această ipoteză e confirmată de rezultatul unui studiu legate de cancerul colo-rectal, care a comparat 47 de persoane cu cancer colo-rectal cu 94 de persoane din grupul de control. Cei cu cancer colo-rectal aveau un nivel mult mai scăzut al diversității comunității bacteriale fecale. Aceste observații sunt similare cu cele rezultate din mai multe studii pe animale, care au arătat, de asemenea, diferențe semnificative ale microbiomului intestinal la animalele cu tumori de colon față de cele sănătoase. Se speră ca aceste indicații asupra calității microbiomului intestinal să devină o metodă importantă de screening pentru cancerul colo-rectal.
De asemenea, sunt din ce în ce mai multe voci din lumea medicală care leagă autismul de disfuncții ale intestinului, atât în cazul copiilor respectivi, dar, foarte important, și în cazul mamelor acestora. Doi medici clinicieni americani cu experiență vastă în tratarea autismului afirmă la unison că starea de sănătate gastro-intestinală, care, la vasta majoritate a copiilor suferind de autism și a mamelor acestora, este problematică, este un factor cheie în înțelegerea cauzelor acestei tulburări.
S-a avansat ipoteza că aceste disfuncții gastro-intestinale sunt rezultatul supra-administrării de antibiotice la mamă și copil, a nașterilor prin cezariană, care afectează dramatic microbiomul intestinal al multor nou-născuți sau copii în primii ani de viață. Aceste ipoteze sunt susținute de rezultatele unor studii recente asupra florei intestinale a copiilor autiști față de cei normali, primii având o floră intestinală cu totul anormală.
Dacă antibioticele provoacă asemenea probleme sănătății noastre, ce ne rămâne totuși de făcut? Chiar dacă ar fi folosite doar când sunt absolut necesare (situații acute, în care viața ne este pusă în pericol) și dacă guvernele ar interzice folosirea lor la animale pentru motive ne-medicale, mulți dintre noi tot ar putea avea probleme serioase. Dr. Blaser ne oferă câteva potențiale soluții de minimizare a impactului antibioticelor asupra microbiomului nostru, precum descoperirea și folosirea mai răspândită a unor antibiotice mult mai selective, în locul celor de spectru larg, precum și folosirea probioticelor, dar cu multă grijă.
Probioticele sunt culturi vii de bacterii asemenătoare celor care trăiesc în colon și sunt folosite drept suplimente alimentare pentru refacerea echilibrului florei intestinale. Cel mai mare grup de bacterii probiotice este cel al acidului lactic, dintre care Lactobacillus acidophilus găsit în iaurt este cel mai cunoscut. Drojdia este, de asemenea, o substanță probiotică.
Aceste probiotice par a fi, pentru moment, singurul remediu la îndemâna noastră pentru a contracara efectele antibioticelor asupra microbiomului nostru, acest sistem cu rol esențial pentru buna sănătate și funcționare a organismului nostru. Eficacitatea acestei abordări va trebui totuși testată extensiv, prin studii axate pe observarea schimbărilor survenite la nivelul microbiomului intestinal în urma folosirii probioticelor.
Articol realizat de Mirela Mustață, Redactor E-Asistent, Specialist în Comunicare și Relații Publice, PhD.
Surse:
2) Besser, Richard, Dr., “Spune-mi adevarul, doctore”, Bucuresti, Lifestyle Publishing, 2014, ISBN 978-606-8566-09-2
3) International Health News September 2014 William R. Ware, PhD, Editor
5) http://www.antibiotice.ro/~antibiotice/UserFiles/Image/campanie_cumpara_romaneste.jpg






