 Studiile arată că s-ar face cu 30 % mai puțină chimioterapie, dacă femeile diagnosticate cu cancer de sân ar efectua un test genetic înainte de a începe tratamentul.
Studiile arată că s-ar face cu 30 % mai puțină chimioterapie, dacă femeile diagnosticate cu cancer de sân ar efectua un test genetic înainte de a începe tratamentul.
De ce în majoritatea cazurilor nu se întâmplă așa?
În prezent, doctorii bazează tratamentele pe cercetări care au studiat grupuri mari de oameni, căutând să găsească un remediu care ar ajuta majoritatea pacienților.
Deși această abordare a fost de succes până acum, ea nu este întotdeauna eficientă, fiindcă fiecare dintre noi este diferit. Genetica și biologia ne sunt unice, iar tratamente care pot da roade pentru o persoană pot fi mai degrabă ineficace în cazul altora.
Și aici intră în scenă medicina personalizată cu potenialul ei enorm de a face îngrijirile de sănătate mai eficace și eficiente. Este o abordare a medicinei în care fiecare pacient este investigat cât mai cuprinzător și amănunțit posibil, în special din punct de vedere genetic și, în loc să i se prescrie un tratament generic pentru boala pe care o are, i se prescrie un tratament specific pentru el.
Deși potențialul complet al medicinei personalizate nu este încă realizat, există deja în practica medicală o serie de abordări care demonstrează schimbarea de paradigmă și trecerea treptată de la o abordare generalizată (un medicament se potrivește tuturor sau, cel puțin, majorității pacienților) la tratamente țintite, personalizate, bazate pe caracteristici individuale, pornind de la o premiză fundamentală, aceea că o persoană poate răspunde diferit comparativ cu alta, din cauza factorilor genetici.
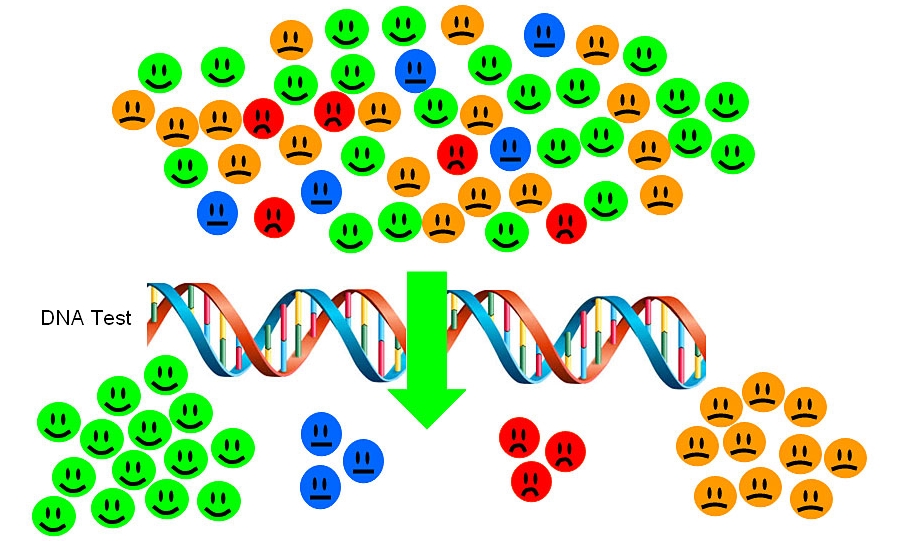 Înțelegerea acestor diferențe genetice îi va ajuta pe medici să adapteze tratamentul pentru fiecare pacient, ceea ce va contribui la refacerea lui mai rapidă și mai completă.
Înțelegerea acestor diferențe genetice îi va ajuta pe medici să adapteze tratamentul pentru fiecare pacient, ceea ce va contribui la refacerea lui mai rapidă și mai completă.
Practica a demonstrat că pacienți cu același diagnostic clinic pot răspunde diferit la același tratament. Pentru unii pacienți tratamentul se poate dovedi eficace, pe când, în cazul altora, pot apărea efecte adverse sau nu se poate obține beneficiul clinic dorit.
Ideea adaptării îngrijirilor fiecărui pacient în funcție de genetica proprie nu este nouă. Ea a primit un impuls extrem de important, odată cu avansul cercetărilor genetice, în special după finalizarea hărții genomului uman în 2003.
Apoi, ea a evoluat odată cu scăderea costurilor de colectare a informațiilor genetice de la pacienți, cu extinderea cunoștințelor despre analiza datelor la nivel molecular și cu îmbunătățirea abilității de a “fora” în dosarul electronic medical, pentru a trage concluzii despre starea de sănătate a pacienților.
După finalizarea proiectului genomului uman a urmat o perioadă de optimism euforic cu privire la rapiditatea cu care medicina personalizată va putea deveni realitate, pe măsură ce costurile investigațiilor profilului genetic ar fi scăzut semnificativ. Acest lucru s-a întâmplat, însă, au apărut și alte bariere semnificative – analiza unei cantități enorme de date genomice și dileme etico-legale cu privire la modul în care aceste date vor fi folosite.
De ce avem nevoie pentru ca potențialul medicinei personalizate să poată fi materializat, iar aceasta să devină o realitate tangibilă și nu doar un obiectiv intangibil deocamdată?
De exemplu, în procesul de diagnosticare e nevoie de îmbunătățirea dezvoltării de biomarkeri ai bolilor, în special ai cancerului. Accentul pus pe profilul genetic al bolilor este o trăsătură cheie a medicinei personalizate. Pe măsură ce populația Europei îmbătrânește și povara bolilor cronice crește, sistemele de sănătate, în încercarea lor de a aduce mai multă eficacitate și eficiență în consumarea resurselor alocate, se vor axa pe prevenție și intervenție precoce, iar tehnicile și instrumentele de diagnosticare in-vitro pot furniza datele necesare. Astfel, folosirea tehnicilor de diagnosticare sofisticate, cele genetice sau moleculare, care folosesc profilul genetic și biomarkerii bolilor, deschide noi posibilități de a identifica o schemă de tratament care dă cele mai bune rezultate în cazul acelui pacient.
 Aceste instrumente de diagnosticare in-vitro (“in afara organismului viu”) sunt teste care pot detecta bolile, condițiile medicale sau infecțiile și pot fi folosite atât în laborator sau în alte medii de îngrijiri medicale, cât și, din ce în ce mai mult, chiar în casele consumatorilor-potențiali sau a actualilor pacienți, ca, de exemplu, testele mobile de glicemie. Aceste instrumente joacă un rol critic în determinarea nevoilor de îngrijiri medicale. Ele furnizează informații vitale, ghidând deciziile clinice cu privire la ce tratament sau intervenție ar fi cea mai potrivită, de la gestionarea nivelului colesterolului la detectarea unor anomalii genetice. Instrumentele de diagnosticare in-vitro pot fi folosite chiar și pentru a detecta potențiale probleme înainte de apariția simptomelor bolii.
Aceste instrumente de diagnosticare in-vitro (“in afara organismului viu”) sunt teste care pot detecta bolile, condițiile medicale sau infecțiile și pot fi folosite atât în laborator sau în alte medii de îngrijiri medicale, cât și, din ce în ce mai mult, chiar în casele consumatorilor-potențiali sau a actualilor pacienți, ca, de exemplu, testele mobile de glicemie. Aceste instrumente joacă un rol critic în determinarea nevoilor de îngrijiri medicale. Ele furnizează informații vitale, ghidând deciziile clinice cu privire la ce tratament sau intervenție ar fi cea mai potrivită, de la gestionarea nivelului colesterolului la detectarea unor anomalii genetice. Instrumentele de diagnosticare in-vitro pot fi folosite chiar și pentru a detecta potențiale probleme înainte de apariția simptomelor bolii.
Axarea pe mecanismele genetico-moleculare ar duce, totuși, la o înțelegere parțială a problemei – riscul unui anumit pacient de a dezvolta o anumita boală – în absența considerării celorlalți factori care ne caracterizează ca indivizi, cei legați de mediul în care trăim și stilul nostru de viață.
Să analizăm rezultatul intersecției dintre fiziologia umană, cultură si mediu uitându-ne la populația omogenă genetic a berberilor din Maroc. Cazul lor ne arată că factorii de mediu îi “domină”, de multe ori, pe cei genetici. În cazul acestora, expresia genetică a celulelor albe periferice s-a dovedit diferită în cazul grupurilor nomade față de grupurile urbane din orașele de coastă, care, la rândul lor, e diferită de cea a populațiilor din zonele muntoase și ocupate în agricultură, mediul diferit afectând aceasta expresie genetică. De asemenea, în dezvoltarea bolilor cardiovasculare, factorii tradiționali de risc precum tensiunea arterială sunt mai importanți decât factorii genetici. Și chiar și factorii tradiționali de risc sunt insuficienți pentru a cuprinde complexitatea experienței umane. Astfel, un pacient care trece printr-o stare de stres acut suferă anumite ajustări homeostatice care afectează riscul persoanei respective de a dezvolta acea afecțiune.
De ce altceva mai este nevoie pentru a trece la practicarea generalizată a medicinei personalizate, în plus de considerarea complexului de factori genetici și de mediu, înțeles în cel mai larg mod cu putință, inclusiv stilul de viață și reacția la stres?
Medicina personalizată propune și implicarea pacienților în luarea deciziilor cu privire la tratamentul pe care-l vor urma, o evoluție care promovează drepturile la autonomie și auto-determinare ale acestora.
Pentru ca medicina personalizată să-și atingă întregul potențial, avem nevoie de pacienți informați și angajați, care sunt încurajați să discute cu îngrijitorii lor despre diversele opțiuni de tratament și despre consecințele posibile ale acestor opțiuni, pentru a putea lua o decizie informată în legătură cu cea mai bună acțiune în contextul lor individual.
Succesul medicinei personalizate va cere un nivel crescut de alfabetizare medicală, nu numai pentru generațiile actuale de pacienți, ci și pentru populație, în general. Aceasta este una dintre provocările majore pe care sistemele de sănătate trebuie să le adreseze.
În același timp, profesioniștii din domeniul sănătății vor avea nevoie de noi competențe și aptitudini pentru interacțiunea cu pacienții. Acestea le vor permite să-i implice pe pacienți pentru a discuta prevenția personalizată sau opțiunile de tratament.
Medicina personalizată cere o schimbare de paradigmă nu numai din partea profesioniștilor din sănătate, ci și a pacienților – de multe ori, ne simțim mai confortabil ascultând recomandarea medicului și urmând-o fără nicio discuție despre alternative. În noua paradigmă, profesioniștii din sistemul de sănătate sunt chemați să depășească modul de a practica tradițional, mai degrabă reactiv, către o abordare activă a managementului sănătății și îngrijirilor de sănătate, recurgând la screening, tratament timpuriu și prevenție, și o clasificare și tratare a bolilor într-un mod diferit, ștergând practic granițele diverselor specialități medicale.
Articol realizat de Mirela Mustață, Redactor E-Asistent, Specialist în comunicare și relații publice, PhD.
Surse de documentare:
http://www.edma-ivd.eu/index.php?page=About-In-Vitro-Diagnostics
http://ec.europa.eu/health/highlights/2012/24/short_content_ro.htm
Science 2013 (De) Personalized Medicine – Ralph I. Horwitz, 1 Mark R. Cullen, 2 Jill Abell ,3 Jennifer B. Christian 4
http://www.ncbi.nlm.nih.gov/pubmed/23444119
http://www.ncbi.nlm.nih.gov/pubmed/22241089
http://www.hhnmag.com/articles/3339-genomics-the-future-gold-standard-of-medicine
http://www.ncbi.nlm.nih.gov/pubmed/21204795
http://www.roche.ro/home/medicina-personalizata.html#sthash.JxyntnFK.dpuf






