Asistenții medicali cu roluri clinice lucrează într-un mediu foarte stresant prin natura sa, luând decizii care au impact asupra vieții pacienților, așa că trebuie să aibă grijă sporită pentru a evita starea mentală și fizică cunoscută sub numele de „burnout”.
Aceasta este o stare de epuizare mentală, fizică și emoțională cauzată de factori de stres continuu legați de locul de muncă, cum ar fi orele lungi de lucru, presiunea de a lua decizii rapide și stresul de a avea grijă de pacienți, mulți cu risc crescut de a avea deznodăminte medicale proaste.
Burnout este astfel un sindrom conceptualizat ca fiind rezultatul unui stres cronic la locul de muncă, stres care nu a fost gestionat cu succes. Potrivit Organizației Mondiale a Sănătății (OMS), burnout-ul este un fenomen profesional, iar pandemia nu a făcut altceva decât să amplifice problema burnout-ului, dar nu a provocat-o (era prezentă de mult timp, în creștere lentă).
Burnout-ul se caracterizează prin trei dimensiuni:
-stări de epuizare.
-distanțare, detașare crescută față de propriul loc de muncă sau sentimente de negativism sau cinism legate de locul de muncă.
-eficacitate profesională redusă.
Burnout nu este o problemă a angajatului individual care este suprasolicitat și are o reziliență scăzută, ci este un răspuns la factorii cronici de stres, nerezolvați la locul de muncă. Este deci o problemă a locului de muncă, nu o problemă individuală, după cum arată noile cercetări.
Așadar, cei responsabili trebuie să gestioneze cauza, nu doar simptomul, starea de epuizare a angajatului, pentru care mulți le recomandă angajaților respectivi să-și ia un concediu mai lung.
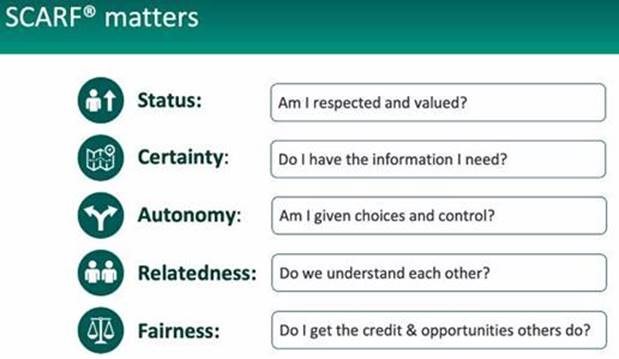
Gestionarea la nivel individual a stării de epuizare este o soluție de scurtă durată. Pentru a găsi o soluție durabilă, liderii organizaționali trebuie să ia în considerare în mod activ nevoile de bază ale angajaților, mai specific cele 5 nevoi psihologice pe care le avem cu toții ca indivizi (cunoscute în engleză și sub acronimul SCARF = Statut, Certitudine, Autonomie, Relaționare, Corectitudine). De asemenea, având în vedere că, de foarte multe ori, oamenii nu împărtășesc cu ceilalți faptul că se confruntă cu dificultăți până când este prea târziu, este important ca liderii să încurajeze angajații să vorbească deschis.
Burnout-ul nu este specific asistenților medicali, cu toate acestea, din cauza mediului de lucru cu stres ridicat, asistenții medicali și alte cadre medicale se confruntă cu un risc mai mare de a experimenta acest stres extrem.
Îngrijirea pacienților este unul dintre cele mai satisfăcătoare aspecte ale asistenței medicale, deoarece sunt stabilite legături cu pacienții și asistenții medicali simt satisfacția de a-i ajuta să se facă bine.
Unul dintre cele mai mari riscuri de epuizare pentru profesioniștii din orice domeniu este lipsa cronică de somn.
Acest lucru este deosebit de comun pentru asistenții medicali care lucrează ore lungi și ture consecutive. Într-un sondaj realizat de Kronos Inc. în SUA, 25% dintre asistenți au declarat că nu reușesc să doarmă suficient între ture.
Dacă asistenții medicali lucrează în domeniul medicinei de urgență, terapiei intensive sau îngrijirilor paliative, dezamăgirile emoționale aduse de ratele de recuperare mai mici și de ratele de mortalitate mai mari pot duce la o oboseală cronică, cauzată de sentimentele de compasiune, și la rate crescute de epuizare și, astfel, la o stare mai accentuată de burnout.
Astfel, într-un sondaj național realizat în rândul asistenților medicali din SUA în aprilie 2019, 15,6% dintre aceștia au raportat un sentiment de epuizare, cu un risc mai mare în rândul celor din departamentul de urgență. Pe lângă volumul de muncă, confruntarea cu pacienți în stare critică și cu rude supraîncărcate emoțional reprezintă o sarcină extrem de dificilă pentru asistenții medicali care lucrează în departamentul de urgență, cu atât mai mult în timpul unei pandemii.
Astfel, în timpul pandemiei COVID 19, incidența epuizării asistenților medicali și infirmierelor este chiar mai mare decât în condiții normale. Asistenții din prima linie lucrează non-stop pentru a limita epidemia, așa că ar trebui să fim preocupați de sănătatea lor, atât fizică, cât și mentală. Epidemia de COVID-19 a adăugat factori de stres major pentru asistenții medicali – efortul fizic al purtării echipamentelor de protecție personală, cu gama de consecințe precum deshidratarea, încălzirea sau epuizarea, izolarea fizică (nu pot atinge alte persoane), vigilența constantă în ceea ce privește procedurile de control al infecțiilor sau temerile legate de infecții.
Un studiu recent s-a axat pe impactul pandemiei COVID-19 asupra sănătății mintale a asistenților medicali de primă linie din departamentul de urgență al unui centru de îngrijire terțiară din nordul Indiei (țară profund afectată de varianta Delta a virusului SARS-COV-2). Studiile anterioare efectuate în rândul furnizorilor de asistență medicală au arătat că asistenții medicali prezintă un risc mai mare de epuizare decât alți furnizori de asistență medicală, deoarece aceștia lucrează în contact strâns cu pacienții afectați timp de mai multe ore.
Eșantionul a fost alcătuit din 120 de asistente medicale de primă linie selectate prin eșantionare aleatorie simplă din diferite zone de îngrijire de urgență; departamentele de medicină, chirurgie și ambulatoriu ale unui centru de îngrijire terțiară din nordul Indiei.
S-au evaluat trei dimensiuni diferite, și anume epuizarea emoțională, depersonalizarea (un răspuns impersonal față de beneficiarul serviciului, îngrijirii, tratamentului sau instruirii cuiva) și realizările personale. Cu cât scorul pentru epuizare emoțională și depersonalizare este mai mare, cu atât epuizarea este mai severă, în timp ce un scor mai mic al realizărilor personale indică o epuizare mai severă.
În cazul celor 120 de asistenți medicali din prima linie participanți la studiu, vârsta a variat între 23 și 45 de ani, cu o vârstă medie de 29 de ani. Femeile au reprezentat 73,3% dintre participanți. Asistenții medicali căsătoriți reprezentau 45%, iar 54,2% erau singuri, 32% aveau copii și 1,6% așteptau un copil la momentul colectării datelor. Asistentele medicale participante aveau o medie de 5,6 ani de experiență în departamentul de urgență și majoritatea dețineau o diplomă de asistent medical de bază sau superior de la diferite universități din India.
Majoritatea participanților la studiu aveau vârsta <30 de ani. Doar 11 (9,2%) participanți aveau o experiență >10 ani în departamentul de urgență. Aproximativ 91% dintre participanți locuiau cu familiile lor sau în grupuri. Aproape 72% dintre subiecți fuseseră expuși la cazuri pozitive în mod neașteptat și fără echipament de protecție. În timp ce 80% dintre subiecți erau încrezători în autoprotecția împotriva infecției cu COVID-19, 86% se temeau de infectarea membrilor familiei. Mai mult de jumătate (56%) dintre participanți au considerat că locul lor de muncă este sigur în privința răspândirii infecției COVID-19.
Studiul de față a identificat un nivel moderat spre ridicat de epuizare în rândul asistentelor medicale din departamentul de urgență, un fenomen alarmant. Scorul procentual mediu total pentru epuizare emoțională, depersonalizare și realizare personală a fost de 54% (29,13 ± 10,30/54), 43% (12,9 ± 4,67/30) și, respectiv, 78,5% (37,68 ± 5,7/48). Mai mult de jumătate dintre asistente (54%) au raportat un nivel ridicat de epuizare emoțională și 37% au raportat un nivel moderat de epuizare emoțională. Aproximativ 52% dintre participanți au exprimat un nivel moderat de depersonalizare, în timp ce doar 12,5% au avut un nivel ridicat de realizare personală redusă.
În general, izbucnirea unei boli emergente contribuie la o atmosferă generală de teamă care trebuie studiată din punct de vedere psihologic printr-o activitate de cercetare cuprinzătoare pentru a înțelege posibilele sale efecte negative asupra sănătății mentale și productivității indivizilor, pentru a atenua astfel de efecte asupra asistenților medicali, în special în cazul acelora din prima linie de combatere a bolii.
Teama de infectare a propriei persoane și a familiei a făcut ca persoanele din prima linie să fie mai sensibile la anxietate și stres în timpul pandemiei. Creșterea volumului de muncă fizică pentru îngrijirea unui număr tot mai mare de pacienți, foarte mulți în stare gravă, a dus la epuizare severă, manifestată în mai multe forme – epuizare emoțională, depersonalizare și perceperea unui nivel redus de realizări personale. Rezultate similare au fost înregistrate într-un studiu realizat în rândul asistentelor medicale mexicane, unde burnout-ul a fost ridicat în dimensiunile epuizării emoționale și depersonalizării.
De asemenea, un studiu efectuat în Wuhan la începutul izbucnirii epidemiei COVID-19 a relevat un nivel mai ridicat de epuizare în rândul asistentelor medicale din prima linie, cu 41,5, 27,6 și 38,3 % de epuizare în ceea ce privește epuizarea emoțională, depersonalizarea și realizarea personală, ceea ce indică o prevalență ridicată a epuizării în rândul participanților.
Din fericire, este posibil să prevenim epuizarea asistenților medicali înainte de a se produce și să o tratăm imediat când se produce. Pentru instituțiile medicale, prevenirea epuizării personalului este esențială, protejează angajații, pacienții și, deci, asigură cele mai bune rezultate pentru procesele de îngrijire. Managerii unităților medicale și liderii echipelor de îngrijire pot contribui la reducerea nivelului de stres cronic perceput de asistenții medicali la locul de muncă. Asistenții medicali înșiși pot lua măsuri preventive și terapeutice pentru a reduce acest stres și a evita burnout-ul.
Astfel, odată ce situația pandemică se stabilizează, instituțiile pot introduce o politică de resurse umane care implică zile de concediu obligatorii, cu o verificare trimestrială pentru a se asigura că personalul își ia timpul de care are nevoie. Acest lucru ajută la creșterea satisfacției la locul de muncă, prevenirea epuizării și, astfel, a burnout-ului.
Grupurile de sprijin constituite la locul de muncă pot oferi o cale de eliberare a frustrărilor, un forum în care pot discuta liber despre conflictele și provocările profesionale, astfel încât, atunci când merg acasă la sfârșitul zilei de muncă sau în vacanță, să se poată relaxa cu adevărat. Atunci când angajatul respectiv și colegii se simt ascultați, acest lucru poate îmbunătăți, de asemenea, munca în echipă și colaborarea.
Una dintre cele mai bune modalități de a gestiona factorii de stres de la locul de muncă este să dobândească noi abilități de adaptare. Metode precum tehnicile de respirație, exercițiile fizice de refacere, scrierea unui jurnal și urmarea unei rutine de relaxare după muncă pot face o mare diferență în ceea ce privește sănătatea și bunăstarea sa fizică și mentală.
Muncă neterminată. Cineva care nu ne înțelege. Senzația de oboseală, dar fără a putea dormi suficient și odihnitor. Creierul se asigură că acordăm o atenție specială unor asemenea probleme, pentru a se asigura că suntem pregătiți să înfruntăm situațiile care ne pot pune viața în pericol. Situațiile pozitive, pe de altă parte, nu sunt percepute ca o amenințare, așa că instinctele noastre ne permit să rămânem relaxați și deschiși. Dar acest lucru poate face, de asemenea, să pară că aceste situații pozitive nu sunt la fel de importante și nu insistăm asupra lor în același mod în care ne frământăm asupra experiențelor negative.
Cheia este să devenim mai conștienți de aceste procese de gândire; în acest fel, putem prelua mai mult controlul asupra gândurilor noastre. De fapt, ne putem antrena procesele mentale astfel încât să putem depăși prejudecata negativă și să devenim o persoană mai fericită și mai rezilientă.
Ne putem reconfigura tiparele de gândire bazate pe prejudecăți negative și putem depăși obiceiuri care nu ne avantajează. Setul de instrumente necesare pentru acest proces constă din două elemente principale: conștiința și atenția, pe care le putem urmări prin pașii de mai jos:
Pasul 1: Conștientizarea
Primul pas în dezvoltarea unor obiceiuri mentale benefice este conștientizarea gândurilor pe care le avem deja. Conștientizarea stimulată înseamnă să devenim conștienți de gândurile noastre în mijlocul evenimentelor zilei. Putem să ne stabilim un declanșator, care ne va reaminti să ne verificăm procesul de gândire.
Acest declanșator poate fi conștientizarea respirației sau intrarea într-o stare emoțională intensă sau un declanșator exterior, de exemplu, sirenele ambulanței, dacă lucrăm în unitatea de urgență. Ori de câte ori apare declanșatorul, putem să ne acordăm un moment pentru a observa pe ce căi mentale ne aflăm. De exemplu, cum reacționăm, rememorăm o experiență negativă sau ne facem griji cu privire la viitor?
Pasul 2: Stabilirea unei relații sănătoase cu gândurile noastre
Gândurile nu sunt realitatea – totuși, ele pot avea un impact foarte real, în funcție de modul în care le percepem. Atunci când observăm că în mintea noastră apare un anumit gând, cum ar fi: sunt copleșit, nu pot face față, ne putem pune acest tip de întrebări: Cred că acest gând este realitate sau recunosc că este doar o construcție mentală? Am putea întreba pur și simplu: „Dar este adevărat?”.
Cea mai înțeleaptă relație pe care o putem avea cu gândurile noastre este una plină de acceptare, dar cu o distanță sănătoasă. Aceasta înseamnă că primim cu bucurie orice gând care vine și nu încercăm să ne prefacem că nu există, dar în același timp nu ne identificăm cu ele.
Pasul 3: Acceptarea și alegerea
Conștientizarea obiceiurilor mentale ne permite să decidem dacă ne „agățăm” de ele sau nu. Conștiința ne permite să trecem dincolo de convingerea că gândurile noastre sunt „adevărate” și să le vedem așa cum sunt ele de fapt: interpretări mentale provenite din mintea inconștientă – și să le acceptăm ca atare.
Putem cultiva unele dintre aceste interpretări în detrimentul altora – fără a respinge niciuna dintre ele.
Avem libertatea de a alege. Noi alegem cum ne interpretăm experiența de viață și pe care dintre aceste interpretări le favorizăm și le cultivăm. Cu cât ne vedem mai clar gândurile, cu atât ne dăm seama că alegerea unora dintre ele în detrimentul altora, cum ar fi alegerea bunăvoinței și a acceptării în locul judecății și a regretului, ne va aduce beneficii semnificative pentru starea de bine și, ca urmarea, pentru sănătatea noastră mentală.
Mirela Mustață, Redactor executiv E-asistent
Surse de documentare:
- https://www.usa.edu/blog/nurse-burnout/
- https://betterhumans.pub/want-to-be-happier-how-to-take-charge-of-your-thoughts-e74ad496aced
- Burnout and Resilience among Frontline Nurses during COVID-19 Pandemic: A Cross-sectional Study in the Emergency Department of a Tertiary Care Center, North India (nih.gov) – Burnout and Resilience among Frontline Nurses during COVID-19 Pandemic: A Cross-sectional Study in the Emergency Department of a Tertiary Care Center, North India
- Sinu Jose,1 Manju Dhandapani,2 and Maneesha C Cyriac3
- Author information Copyright and License information Disclaimer
- World Health Organization, “Burn-out an ‘”occupational phenomenon’”: International Classification of Diseases,” May 2019: https://www.who.int/mental_health/evidence/burn-out/en/
- https://www.kronos.com/resource/download/24266
- Job Burnout: What it is and Three Things Organizations Can do Differently to Prevent It, by NeuroLeadership Institute