(8 minute, timp de lectură)
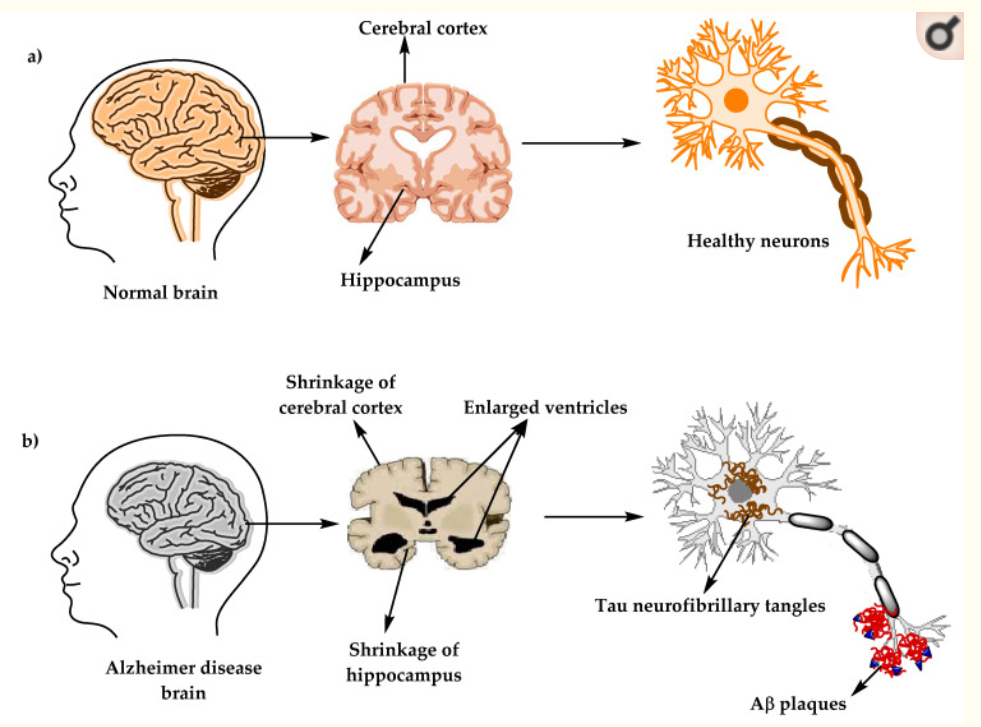
În prezent, boala Alzheimer este considerată o problemă de sănătate la nivel mondial.
Una din trei persoane de peste 80 de ani trăiește cu Alzheimer. În prezent, boala nu poate fi vindecată și nu există niciun tratament care să încetinească semnificativ progresia ei.
Organizația Mondială a Sănătății (OMS) estimează că peste 55 de milioane de persoane din întreaga lume trăiesc cu boala Alzheimer sau cu o formă de demență înrudită.
Pe măsură ce îmbătrânim, prevalența acestei boli se dublează la fiecare 5 ani după vârsta de 65 de ani.
În prezent, cercetările se concentrează pe înțelegerea patologiei bolii, vizând mai multe mecanisme, cum ar fi metabolismul anormal al proteinei tau, acumularea de beta-amiloid, răspunsul inflamator sau disfuncțiile colinergice. În această privință, cercetătorii lucrează în principal cu două clase majore de ipoteze – ipoteza colinergică și ipoteza acumulării de beta-amiloid. De asemenea, ipoteza alterării și acumulării proteinei tau alterate este și ea pe ecranul radar al cercetătorilor, dar nu este încă clar dacă acest proces este cauza principală, o cauză secundară sau dacă doar există o corelație puternică între cele două.
Ipoteza colinergică a fost prezentată inițial în urmă cu peste 20 de ani și sugerează că o disfuncție a neuronilor din creier care conțin acetil colină contribuie în mod substanțial la declinul cognitiv observat la persoanele cu vârstă înaintată care au boala Alzheimer. De atunci, această ipoteză a stat la baza dezvoltării majorității tratamentelor medicamentoase, precum terapia cu inhibitori ai colinesterazei (enzimă care scindează acetil colina), care urmărește să mențină o activitate crescută a neuro-transmiterii colinergice inter-neuronale.
Studii recente ale creierelor pacienților care prezentau o deficiență cognitivă ușoară sau un stadiu incipient al bolii Alzheimer, care au arătat că activitatea neuro-transmiterii colinergice nu era afectată, i-au determinat pe unii cercetători să pună la îndoială validitatea ipotezei colinergice.
Cu privire la ipoteza a doua, este cunoscut de câteva decenii că există o corelație puternică între acumularea de beta amiloid și demență, ceea ce a dus la cristalizarea acestei ipoteze cu privire la patogeneza bolii Alzheimer. Cu toate acestea, există numeroase studii care arată că plăcile amiloide se depun și în creierele sănătoase, odată cu îmbătrânirea, ceea ce a ridicat întrebarea dacă aceste depuneri sunt sau nu responsabile de apariția bolii Alzheimer.
Acumularea intra neuronală de beta-amiloid joacă în mod sigur un rol în accelerarea progresiei bolii Alzheimer prin promovarea neurodegenerării. Boala este asociată cu dezvoltarea angiopatiei amiloide, în care beta amiloidul se acumulează pe pereții arterelor cerebrale, ceea ce duce la accelerarea dezvoltării bolii vasculare cerebrale. Boala vasculară cerebrală favorizează, la rândul ei, depunerea de beta amiloid și dezvoltarea bolii Alzheimer prin dereglarea echilibrului dintre producția de beta amiloid și eliminarea acestuia. Cu toate acestea, nu este încă demonstrat în mod concludent dacă acumularea de beta amiloid este o cauză sau o consecință a bolii. De asemenea, interacțiunea dintre boala Alzheimer și boala vasculară cerebrală este un subiect de considerabil interes pentru lumea medicală.
Toate tratamentele aprobate în prezent pentru boala Alzheimer sunt agenți „simptomatici” care au ca scop îmbunătățirea simptomelor cognitive și comportamentale, fără a modifica evoluția bolii. Pe de altă parte, majoritatea programelor actuale de dezvoltare a unor terapii medicamentoase pentru boala Alzheimer vizează prevenirea sau întârzierea apariției sau încetinirea progresiei bolii.
Un studiu apărut în ianuarie 2022 Journal of Molecular Neuroscience a urmărit înțelegerea mai bună a neurodegenerării care apare în boala Alzheimer, cu scopul de a facilita dezvoltarea de opțiuni eficace de tratament. În acest context, este important de menționat că inhibitorii agregării tau reprezintă acum o direcție terapeutică promițătoare. Neuronii conțin o proteină specializată numită tau, care este responsabilă pentru transportul nutrimentelor și al altor substanțe dintr-o parte a neuronului în alta. Cercetătorii au identificat disfuncții tau în mai multe boli neuro-degenerative ale creierului uman.
Astfel, o modificare a conformației proteinei tau are ca rezultat agregarea toxică. Prin urmare, prevenirea agregării tau devine o abordare interesantă pentru descoperirea de medicamente în vederea reducerii progresiei bolii Alzheimer. Studiile efectuate pe șoareci au arătat că agregările toxice ale proteinei tau cauzează leziuni mitocondriale, întreruperea semnalizării neuronale, pierderea sinaptică și afectarea memoriei.
Cercetătorii studiului publicat în Journal of Molecular Neuroscience au notat că degenerarea începe într-un singur loc și se transmite de la o celulă la alta, răspândindu-se în tot creierul și provocând daune și pierderi de țesut cerebral pe scară largă. Oamenii de știință consideră că, în cazul bolii Alzheimer, acumularea proteinei beta-amiloid sau leziunile la nivelul creierului pot duce la malformații ale proteinei tau. Pe măsură ce tau patogen se răspândește de la o celulă la alta, provoacă formarea unei rețele de încâlciri neurofibrilare care duc la moartea neuronală observată în boala Alzheimer.
Studiul a investigat modul în care tau malformat se transmite dintr-o parte a creierului în alta.
O mare parte din cercetările precedente pe această temă au abordat problema din punctul de vedere al modului în care celulele absorb proteina tau tipică în mod diferit față de modul în care absorb tau malformat, căutând o enzimă sau o proteină responsabilă în mod specific pentru absorbția de tau malformat. Identificarea unei asemenea enzime sau proteine ar permite apoi dezvoltarea unei tehnici terapeutice specifice care să o țintească, oprind astfel absorbția de tau malformat.
Dovezile găsite de echipa de cercetători a profesorului Robinson par a indica că o astfel de premiză este greșită. „Există de fapt mai multe căi prin care tau poate intra în celule. În timp ce tau patogen poate fi preluat puțin mai rapid decât tau normal, neuronii și alte celule din creier preiau ambele forme relativ repede (în câteva minute)„, explică profesorul Robinson. „Aceasta înseamnă că pentru a face ca neuronii să absoarbă tau sănătos, mai degrabă decât tau malformat, ne va trebui o abordare mult mai nuanțată a tratamentului„, posibil cu ajutorul unui amestec de medicamente pentru a aborda diferite elemente ale bolii. Aceste concluzii sunt în contrast cu ipotezele din studiile anterioare că o singură tehnică terapeutică care să anihileze proteina sau enzima responsabilă de absorbția tau malformat va fi eficace în a preveni apariția sau încetini progresia bolii.
În timp ce rezultatele acestui studiu construiesc o imagine mai clară a modului în care boala Alzheimer se formează și se răspândește în creier, profesorul Robinson a menționat că sunt necesare cercetări suplimentare. „Următorul pas este studierea aprofundată a absorbției tau și a căilor celulare ale acestuia, fie în felii de creier de la subiecți de origine animală, fie cu tau izolat din diferite mostre de creier, cum ar fi creier al subiecților umani sănătoși comparate cu mostre de creier de la pacienți cu Alzheimer„, a declarat conducătorul studiului, profesorul Robinson.
Înțelegerea mai bună pe care studiile ulterioare o vor aduce va fi deosebit de importantă cel puțin pentru a înțelege cum să prevenim progresia bolii Alzheimer și a bolilor conexe.
Mirela Mustață, Redactor executiv E-asistent
Surse de documentare:
- Comprehensive Review on Alzheimer’s Disease: Causes and Treatment (nih.gov) (și sursa foto)
- Alzheimer’s disease may require a more holistic treatment plan (medicalnewstoday.com)
- New approaches to symptomatic treatments for Alzheimer’s disease | Molecular Neurodegeneration | Full Text (biomedcentral.com)
- The cholinergic hypothesis of age and Alzheimer’s disease-related cognitive deficits: recent challenges and their implications for novel drug development – PubMed (nih.gov)
- Is Beta-Amyloid Accumulation a Cause or Consequence of Alzheimer’s Disease? (nih.gov)






