Claudina Dănilă1, Aida – Andreea Fănică2, Florin – Dumitru Mihălțan3
1Asistent medical principal licențiat, asistent șef secția Pneumologie III, Institutul de Pneumologie Marius Nasta, București, România, Președintele Departamentului Membrilor Asociați din Societatea Română de Pneumologie (SRP)
2Medic rezident pneumolog, secția Pneumologie III, Institutul de Pneumologie Marius Nasta, doctorand în domeniul Medicină, Universitatea de Medicină și Farmacie Carol Davila, București, România
3Academician, profesor universitar, medic primar pneumolog, doctor în științe medicale, șef secția Pneumologie III, Institutul de Pneumologie Marius Nasta, Universitatea de Medicină și Farmacie Carol Davila, București, România
INTRODUCERE
Somnul reprezintă o stare fiziologică, periodică și reversibilă de suprimare parțială și temporară a sensibilității și funcțiilor conștiente de relație ale organismului cu păstrarea celor vegetative determinând genetic nevoia de repaus și refacere a rezervelor metabolice și energetice necesare diverselor zone de activitate nervoasă. Somnul reprezintă una din particularitățile bioritmicității proceselor fiziologice care asigură alternanța nictemerală veghe – somn cu durată variabilă în funcție de specie, vârstă, factori de ambianță și starea normală sau patologică a organismului, nefiind un proces pasiv al conștientei, ci unul activ și complex [1]. Ritmul circadian, vital pentru o viață normală trebuie respectat. Tulburările somnului sunt generate de viața modernă și pot induce o întreagă patologie căreia îi plătește tribut omul modern în diferite variante.
MATERIAL ȘI METODĂ
Calitatea somnului la personalul medical este deosebit de importantă la nivel global, având în vedere faptul că munca în ture de noapte și în schimburi neregulate poate avea un impact semnificativ asupra sănătății și siguranței lucrătorilor, precum și asupra calității îngrijirilor acordate pacienților [2]. Potrivit Organizației Mondiale a Sănătății, munca în ture de noapte și alte forme de lucru neregulat este asociată cu un risc crescut de boli cardiovasculare, diabet zaharat, obezitate, tulburări digestive, tulburări psihiatrice și alte afecțiuni. De asemenea, pot fi afectate și alte aspecte ale sănătății, cum ar fi sistemul imunitar, funcțiile cognitive și performanța generală la locul de muncă. “Directive 2003/88/EC concerning certain aspects of the organisation of Working Time„ privind munca în ture a Uniunii Europene [3,4] are drept scop protejarea sănătății și siguranței lucrătorilor care activează în ture de noapte sau în schimburi regulate. Directiva subliniază importanța acordării unei atenții speciale aspectelor legate de sănătatea lucrătorilor, inclusiv somnului și odihnei și recomandă angajatorilor să acorde atenție acestor aspecte și să ia măsuri pentru a le îmbunătăți.
Plecând de la aceste premise am realizat un studiu descriptiv transversal pe un lot de 165 de participanți din rândul personalului medical, alcătuit din medici, asistenți medicali, infirmiere/îngrijitoare și brancardieri din Institutul de Pneumologie „Marius Nasta” din București, care au efectuat ture de noapte, în perioada 09.03-31.03.2023. Studiul a fost demarat în scopuri descriptive, urmărind modificările somnului apărute post pandemie și modul în care acestea afectează personalul care efectuează ture de noapte [5].
Personalul medical din Institutul de Pneumologie „Marius Nasta” din București a fost în prima linie în lupta cu pandemia Covid-19 cu un parcurs îndelungat (2 ani și jumătate) și solicitant din punct de vedere fizic, mental și psiho-emoțional. Am ținut cont de momentul pandemic deoarece se știe că această pandemie de COVID-19 a condus la punerea unei întrebări, aparent simple, “Situația actuală ne afectează funcția cognitivă? Ne aflăm în burnout?” Salvarea pacienților a fost principala preocupare, necontând orele petrecute în spital, condițiile de muncă în echipamentul de protecție, stresul continuu sau numeroasele schimbări apărute în rutina zilnică, situație care a adus o bulversare suplimentară a orelor de masă și orelor de somn. Volumul mare de muncă, numărul crescut de pacienți, gravitatea cazurilor, decesele numeroase și impactul acestora, lipsa timpului liber, orele suplimentare și instalarea unor semne de epuizare au condus la ideea că personalul medical poate avea și funcția cognitivă afectată.
Populația țintă a studiului este reprezentată de personalul medical și de îngrijire din Institutul de Pneumologie „Marius Nasta” București, peste 18 ani, care efectuează ture de noapte, indiferent de vârstă, sex, vechime în muncă, status fumător/nefumător, vaccinat/nevaccinat, sănătos sau cu probleme de sănătate.
Populația studiată a acceptat să completeze un chestionar, în mod anonim, conceput în Google Forms cu 50 de întrebări și distribuit în mediul online, în grupurile interne de socializare [6]. Au predominat asistentele în lotul studiat, deoarece ele reprezintă grupul majoritar din spital.
Analiza statistică a fost efectuată folosind IBM SPSS Statistics 25, iar pentru ilustrare a fost utilizat Microsoft Office Excel/Word 2021. Variabilele cantitative au fost testate pentru distribuție folosind testul Shapiro-Wilk şi au fost exprimate sub formă de medii cu deviații standard sau mediane cu intervale interpercentile. Variabilele cantitative măsurate între intervale perechi (orele de trezire/culcare) cu distribuție non-parametrică au fost testate folosind testul Wilcoxon. Variabilele calitative au fost exprimate sub formă absolută sau ca procent, urmând a fi testate între intervale perechi folosind testul McNemar.
Considerăm că, lucrarea de față poate fii utilă prin informațiile care pot fi folosite ca un prim pas al unui studiu de cercetare de tip longitudinal [6,7]. Elementele colectate au fost de un real folos deoarece au adus informații legate de calitatea somnului, afecțiuni preexistente, nivelul de stres, stilul de viață, factorii de risc, sănătatea fizică și mentală, comportamentele și relațiile profesionale/familiale, precum și informații despre performanța cognitivă etc. [8].
REZULTATE
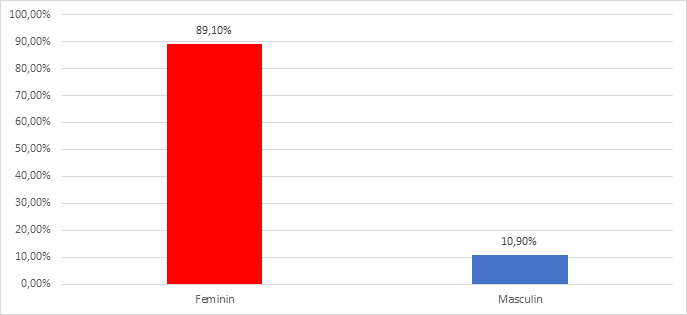
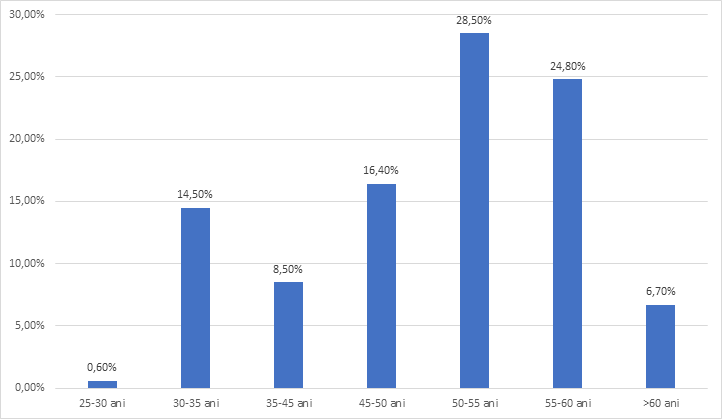
Au fost înscriși 165 participanți în cadrul studiului dintre care 18 persoane de sex masculin (10.9%) și 147 persoane de sex feminin (89.1%). Vârstele participanților au fost cuprinse în intervale de vârstă: vârsta: 25-30 ani (24 persoane); 30-35 ani (14 persoane); 35-45 ani (27 persoane); 45-50 ani (47 persoane); 50-55 ani (41 persoane); 55-60 ani (11 persoane); >60 ani (1 persoana). A predominat sexul feminin 147 (89%) din 165 de participanți și grupa de vârstă 45-50 de ani – 28.5 %. Distribuția pe grad de pregătire al participanților a fost următoarea: asistente medicale – 85 persoane (51,5%), medici – 47 persoane (28,5%), infirmiera/îngrijitoare – 33 (20%). Pe ansamblul lotului studiat majoritatea lucrau în acel moment în ture de noapte de cel puțin 3 ani.
| Sex | Nr. | Procent |
| Feminin | 147 | 89.1% |
| Masculin | 18 | 10.9% |
| Vârstă | Nr. | Procent |
| 25-30 ani | 24 | 14.5% |
| 30-35 ani | 14 | 8.5% |
| 35-45 ani | 27 | 16.4% |
| 45-50 ani | 47 | 28.5% |
| 50-55 ani | 41 | 24.8% |
| 55-60 ani | 11 | 6.7% |
| >60 ani | 1 | 0.6% |
| Timp lucrat – ture noapte | Nr. | Procent |
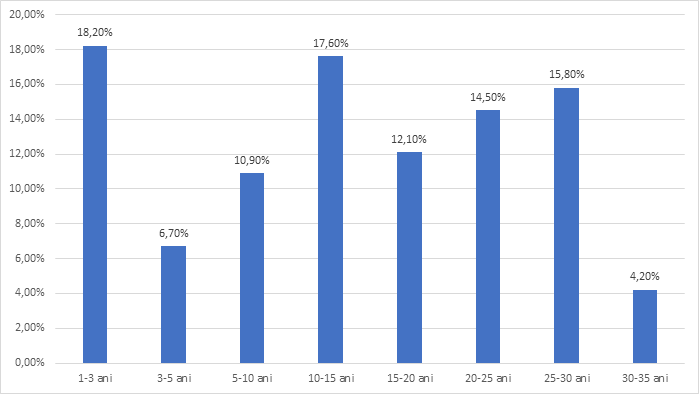
| 1-3 ani | 30 | 18.2% |
| 3-5 ani | 11 | 6.7% |
| 5-10 ani | 18 | 10.9% |
| 10-15 ani | 29 | 17.6% |
| 15-20 ani | 20 | 12.1% |
| 20-25 ani | 24 | 14.5% |
| 25-30 ani | 26 | 15.8% |
| 30-35 ani | 7 | 4.2% |
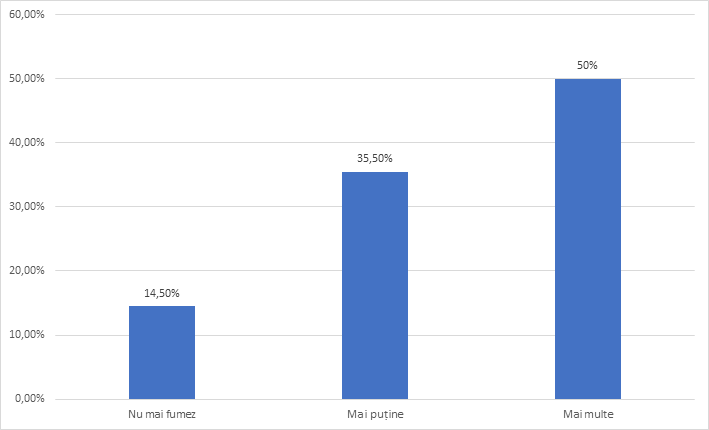
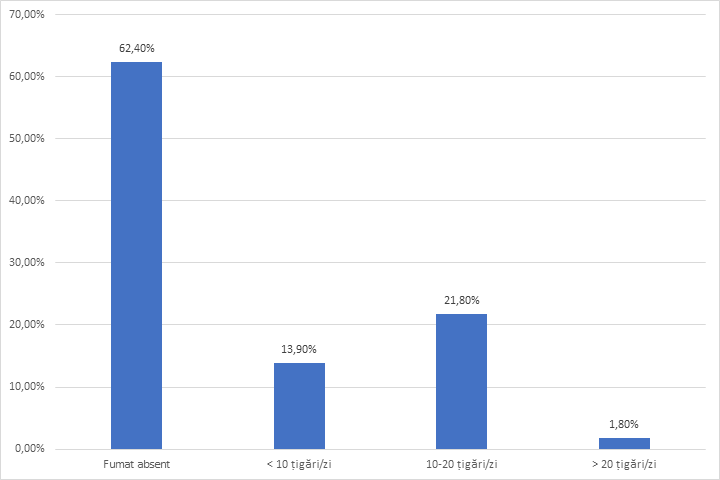
În privința comportamentului igieno-dietetic pe parcursul pandemiei au fost semnalate dezechilibre în alimentație (mâncat excesiv/scădere apetit) pentru o treime din participanți, abuz de cafea și energizante în tura de noapte pentru 89 % dintre participanți. O privire a impactului pandemiei din punctul de vedere al numărului de țigări fumate demonstrează că în perioada pre-pandemică, 21.80% fumau între 10-20 de țigări pe zi, iar ulterior, pe parcursul pandemiei și post pandemie se constată că numărul țigărilor consumate este cu 50% mai mare. Doar 14,50% au raportat sevrajul tabagic. Se constată un trend ascendent al consumului de țigări intra și post perioada de pandemie. Consumul crescut de țigări reprezentă un semnal și o caracteristică a impactului stresului posttraumatic și al burnout-ului asupra personalului.
| Nr. Țigări | Nr. | Procent |
| Nu mai fumez | 9 | 14.5% |
| Mai puține | 22 | 35.5% |
| Mai multe | 31 | 50% |
Legat de starea de sănătate, din numărul total de participanți, 17,5% erau cunoscuți cu boli cardiovasculare, 8% cu boli digestive și 4,8% cu boli pulmonare. Doar 45% din participanți își controlau lunar tensiunea arterială, iar 40% controlau anual glicemia.
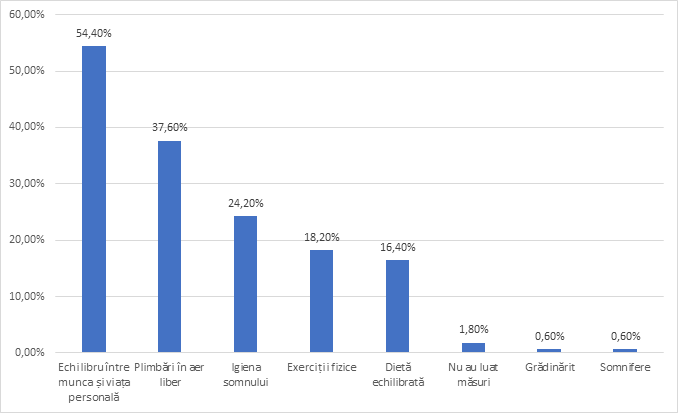
Am încercat să observăm impactul turei de noapte asupra activităților cotidiene sau relațiilor cu cei din jur. 46% au afirmat că munca de noapte influențează mult sau foarte mult activitățile cotidiene și relațiile cu cei din jur. În același timp, 40% dintre participanți au recunoscut că le afectează puțin, dar am remarcat că aceste consecințe asupra relațiilor interumane sunt evidente pentru majoritatea participanților la studiu. Cu toate acestea, 41% preferă în continuare munca de noapte și restul de 59% ar trece doar la ture de 8 ore diurne. Motivația pentru agrearea programului de noapte a fost pentru 30% latura pecuniară, iar pentru 26% timpul disponibil post tură. Printre activitățile pe care participanții le fac pentru a se îmbunătăți calitatea somnului se numără folosirea regulilor de igiena somnului – 24.20%; plimbările în aer liber – 37.6%, exercițiile fizice 18.2%, dieta echilibrată 16.4% (Figura 6). Un procent de 1.8% nu a luat nici un fel de măsuri preventive al tulburărilor induse de turele de noapte. Se observă că foarte puțini aplică combinat toate aceste mijloace de prevenție al impactului turelor de noapte și regulile de igiena somnului nu sunt aplicate decât de aproape ¼ dintre aceștia.
| Măsură – Somn | Nr. | Procent (Total) |
|---|---|---|
| Echilibru între munca și viața personală | 90 | 54.40% |
| Plimbări în aer liber | 62 | 37.60% |
| Igiena somnului | 40 | 24.20% |
| Exerciții fizice | 30 | 18.20% |
| Dietă echilibrată | 27 | 16.40% |
| Nu au luat măsuri | 3 | 1.80% |
| Grădinărit | 1 | 0.60% |
| Somnifere | 1 | 0.60% |
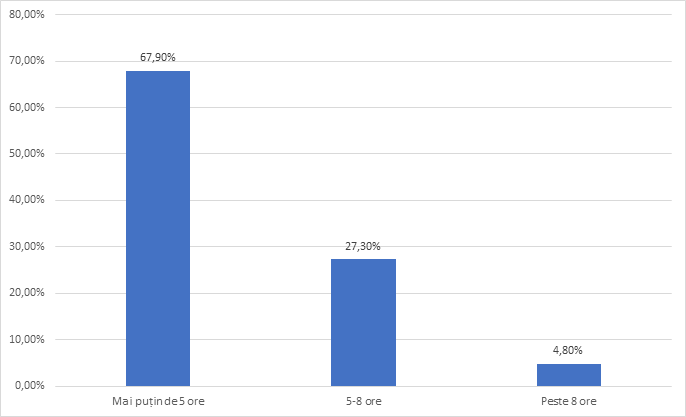
Din investigarea importanței somnului la acest eșantion de persoane care a trecut prin perioada pandemică, câteva elemente s-au dovedit a fi influențate de efectele pandemiei. Astfel, deși 96% consideră ca somnul este foarte important pentru refacerea organismului, 67.9% dorm ziua mai puțin de 5 ore post tură și doar 4.8% peste 8 ore (Figura 7). Recuperarea prin somn diurn rămâne astfel deficitară a doua zi după tură.
Din totalul participanților, doar 15% dorm înainte de a intra în tură, în timp ce 37% nu dorm deloc.
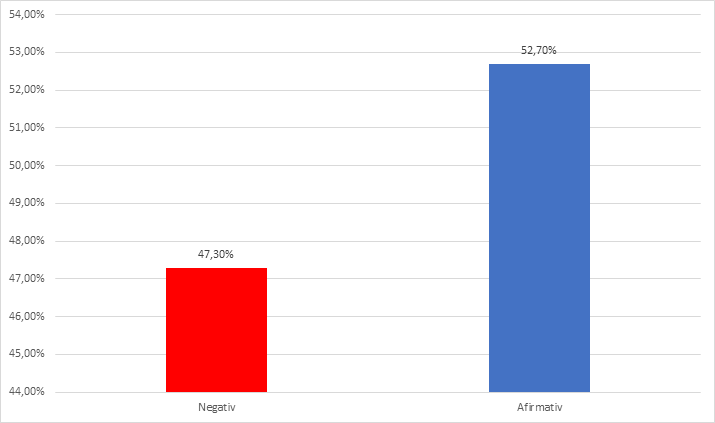
Nedormitul înainte de tura de noapte ca și recuperarea insuficientă post tură sunt recunoscute ca elemente legate de stresul patologiei de tură și pot induce ulterior greșeli în cursul activităților diurne sau nocturne. 36% dintre persoanele intervievate se odihnesc mai puțin de 30 de minute înainte de tura de noapte, iar un procent de 7,5% dorm peste 2 ore înainte de a intra în tură. Durata somnului înainte de tură este discutabilă, având în vedere multiplele recomandări legate de siestă ca durată. Somnul de zi nu este considerat echivalent cu somnul de noapte, așa cum afirmă 94% dintre participanții la studiu. Această convingere a participanților la cercetare reconfirmă faptul că se creează un ciclu vicios în privința deficitului cronic de somn în perioada de pandemie. De asemenea 71% nu-l consideră odihnitor. În schimb pe parcursul turei de noapte, o pauză de somn de 15-20 de minute la interval de 2-4 ore de activitate este utilă după părerea a 52.7% % din participanți (Figura 8).
Dacă înainte de pandemie 7.9% foloseau uneori sau frecvent somnifere, după pandemie procentul acestora a crescut la 15,8%.
Încercând să investigăm și alte consecințe ale turelor de noapte și ale pandemiei am observat că din cauza lipsei de somn, a somnului insuficient, prelungit sau de proastă calitate 31,5% au avut conflicte în interiorul echipei medicale, în principal din cauza alterării calității somnului. Starea de nervozitate a fost un alt factor înregistrat și raportat în perioada post-pandemie. La capitolul cunoștințe legate de problemele și patologia indusă de tura de noapte doar 24% din cei intervievați fac o legătură cu posibilitatea afectării stării de sănătate. Sigur că un factor supraadăugat la patologia turelor de noapte a fost prezența și implicarea în actul medical în perioada pandemiei Covid 19.
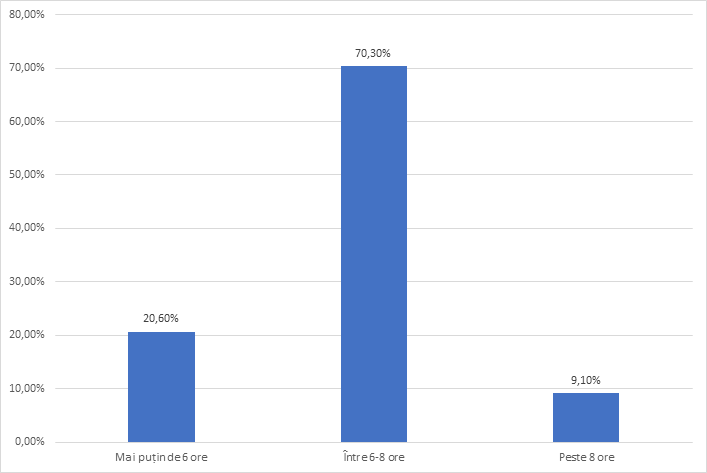
Dintre cei 165 participanți la studiu care au fost analizați, pe perioada pandemiei au îngrijit direct pacienți cu infecția SARSCOV 2 doar 128 (77,6%). Am încercat să vedem cum a afectat pandemia somnul echipelor medicale. În Figura 9 se vede că și înainte de pandemie 20.60% dormeau insuficient.
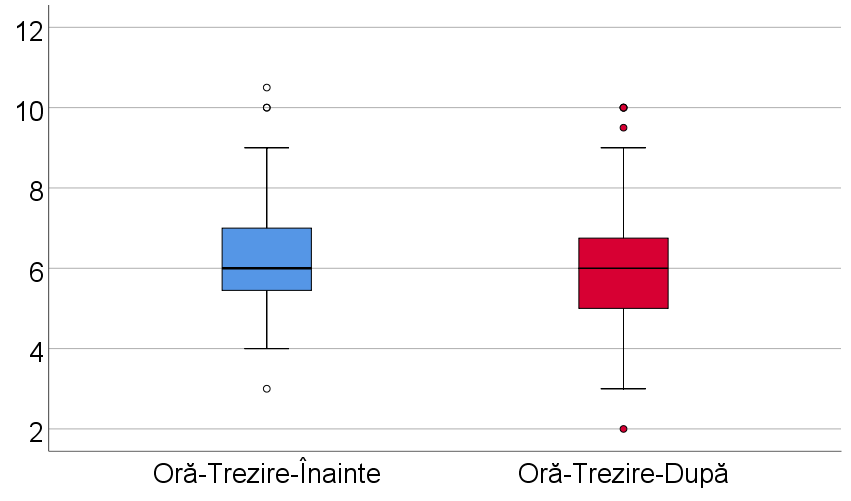
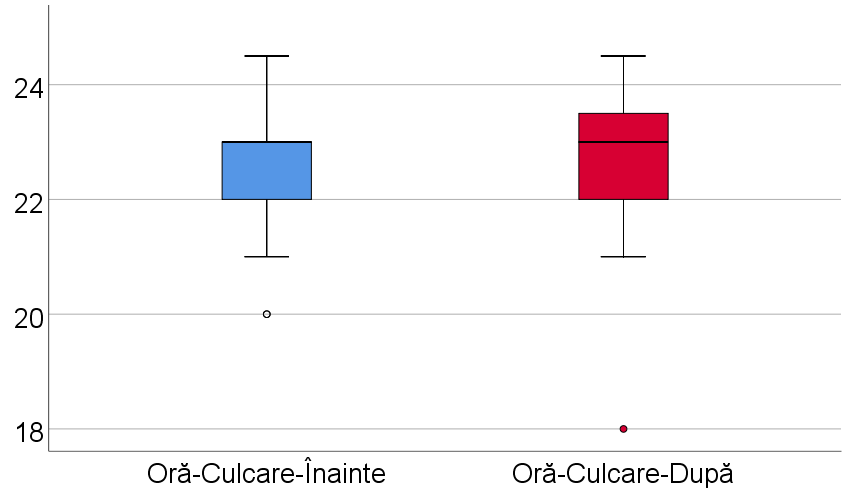
Au existat și alte consecințe ale pandemiei asupra somnului pe care am încercat să le evaluăm prin chestionarele aplicate, cum ar fii ora de trezire înainte și post pandemie (tabelul IV – figura 10), dar și ora de culcare înainte și post pandemie (tabelul V – figura 11).
| Parametru | Medie ± SD | Mediană (IQR) | p* |
| Oră-Trezire-Înainte (p<0.001**) | 6.38 ± 1.31 | 6 (5.45-7) | <0.001 |
| Oră-Trezire-După (p<0.001**) | 6.07 ± 1.31 | 6 (5-6.75) | |
| Diferență | 0.31 ± 1.01 | 0 (0-0.675) | – |
Tabel IV. Comparația orei de trezire înainte și după pandemie
| Parametru | Medie ± SD | Mediană (IQR) | p* |
| Oră-Culcare-Înainte (p<0.001**) | 22.75 ± 0.88 | 23 (22-23) | 0.732 |
| Oră-Culcare-După (p<0.001**) | 22.71 ± 1.02 | 23 (22-23.5) |
Tabel V. Comparația orei de culcare înainte și după pandemie
Se observă că participanții s-au trezit semnificativ mai devreme după pandemie și s-au culcat la aproximativ aceeași oră, ora mediana fiind de ora 23.
O analiză a tipurilor de tulburări de somn demonstrează prezența unei patologii bogate de tură: insomnie (19.4%), somn fragmentat (59.4%), coșmaruri (3%) și somnolență diurnă (17.6%); toate aceste consecințe putând fi atribuite impactului turelor de noapte în contextul pandemiei. O altă consecință post pandemică raportată de pacienți a fost legată de modificările de comportament de tipul: nervozitate 35.1% , anxietate 30.3%, iritabilitate 23%, depresie 10.9%. Modificările de comportament sunt explicite și achiziționate pe perioada lungă de pandemie. Și funcția cognitivă a avut de suferit după pandemie: 35.1% au afirmat că au o concentrare mai slabă; 21.2% memorie mai slabă; 15.7% fuga de idei; 11.5% au afirmat scăderea performanțelor profesionale și doar 15.1% nu au observat modificări la nivelul funcției cognitive. La capitolul afectare din punct de vedere psihic și aici am regăsit pentru 24.9% un impact major și pentru 30.9% un impact într-o mică măsură; în fapt aceste procente sunt un impact cumulat al muncii în ture cu cel al pandemiei.
Într-o altă dimensiune a problemelor familiale induse de pandemie un procent de 13.3% au avut probleme majore, iar 20% au considerat că uneori aceste relații au fost în suferință. În privința activității profesionale și al problemelor apărute pe fondul pandemiei și aici aproape jumătate (49.7%) au raportat astfel de probleme generate pe parcursul pandemiei.
A existat și o întrebare referitoare la o serie de chestionare și teste standard (expl.: HPQ-9; Scala DASS 21 etc.). Doar 13.9% dintre persoanele incluse în studiu (143/165) au declarat că au utilizat chestionare și teste standard pentru a evalua gradul de anxietate, stres și depresie post-pandemie, în timp ce 86.1% nu sunt familiarizate cu aceste instrumente de evaluare. Această constatare sugerează că există o nevoie de a promova și utiliza mai des astfel de teste și instrumente de evaluare în rândul personalului medical în perioadele de pandemie. Aceste instrumente ar putea fi utile în monitorizarea și gestionarea stării de sănătate mintală a personalului medical, oferind concomitent informații importante pentru intervenții și sprijin adecvat. De fapt și răspunsul la o altă întrebare legată de nevoia de consiliere psihologică reconfirmă această idee. În pandemie, 24.3% din lotul studiat de participanți au afirmat că au avut nevoie de consiliere psihologică. Consilierea psihologică este un suport bine cunoscut în gestionarea stresului, anxietății, depresiei și al altor dificultăți emoționale asociate cu pandemia. Este în același timp și rămâne un instrument valoros pentru a ajuta oamenii să facă față provocărilor și să-și refacă echilibrul mintal și emoțional. Dovada o constituie și faptul că 66.7% dintre respondenți au apreciat că au nevoie într-o măsură mai mare sau mică de consiliere psihologică și post pandemie.
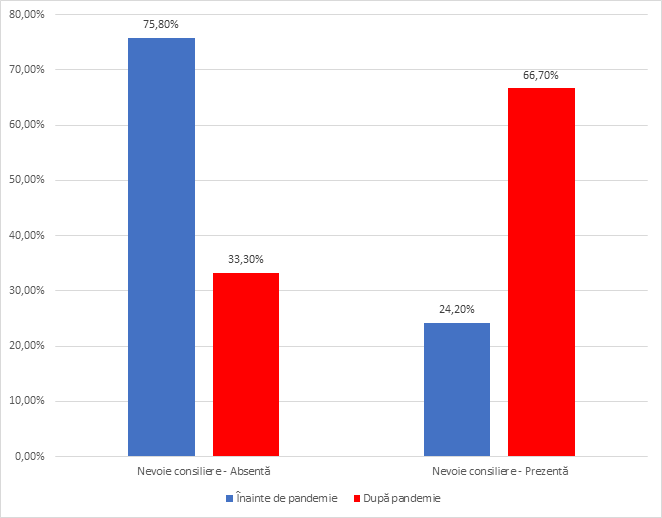
Această constatare sugerează că există o deschidere semnificativă către intervenția psihologică și că mulți participanți recunosc beneficiile pe care le-ar putea aduce consilierea în gestionarea efectelor pandemiei asupra sănătății mintale și faptul că există o cerere explicită pentru serviciile de consiliere, participanții recunoscând importanța suportului psihologic în depășirea dificultăților post pandemie. Există o presiune a turelor de noapte care se prelungește pe parcursul turei de zi pe care o resimt într-un procent mare 67.2% din personalul medical studiat care semnalează această consecință și stres pe parcursul turei de zi. Stresul poate fi rezultatul multiplelor cerințe și al presiunii asociate cu munca în tura de noapte, cu volumul mare de muncă și cu responsabilitatea pentru sănătatea și siguranța pacienților.
DISCUȚII
Proporția cea mai mare a participanților la studiu a fost reprezentată de asistenții medicali de sex feminin, cu vârste cuprinse între 45-50 de ani, care efectuează ture de noapte de 1-3 ani. Există studii care au evidențiat că sunt diferențe individuale privind impactul turelor de noapte asupra personalului, în funcție de vârstă, sex, vechimea în muncă și factorii individuali [10,11]. Tura de noapte are un impact negativ vizibil asupra personalului medical. Cea mai bună dovadă este studiul Aladin [12] din Franța care a demonstrat că sunt prezente printre consecințe câteva afecțiuni cu o prevalență importantă precum: depresia – 18.9%, anxietatea – 7.6%, insomnia severă – 8.6% și stresul posttraumatic -11.7%. În cazul nostru am întâlnit probleme de insomnie la 19.4%, anxietate 30.3%, depresie 10.9% și stres 67.2% în rândul personalului medical participant la studiu. Procentul pentru toate aceste consecințe este mult mai mare în cazul eșantionului românesc deoarece acest chestionar a vizat interferența problemelor induse de tura de noapte asociate cu perioada pandemică. Procentul de personal cu insomnie înainte și post pandemie este mare și în alte studii. În Iordania [13] la debutul pandemiei a fost prezent simptomul de insomnie la 52% și s-a menținut în procente mari (49%) și la 1 an. Sănătatea fizică, problemele familiale și personale, sănătatea mintală, precum și tulburările de somn sunt toate amenințate de stresul indus de pandemie. Sigur că sindromul depresiv fluctuează ca o consecință a pandemiei și la asistente, ca și la medici, în funcție de gradul de solicitare. Pentru asistentele de terapie intensivă poate ajunge la scoruri înalte – 44.3% [14]. Îngrijirea prioritară a pacienților cu infecție SARS COV2 s-a realizat de către personalul medical, atât în perioada COVID, cât și în perioada post COVID. Deși predomină persoanele nefumătoare, există totuși și fumători care au un număr variabil de ani de dependență nicotinică (între 5 – 20 ani) și o medie diferită a consumului zilnic. Se constată un trend ascendent al consumului de țigarete post perioada de pandemie. Abuzul de cafea are cifre îngrijorătoare – 89% din totalul participanților consumau cafea și energizante pe tura de noapte, iar o treime dintre persoanele intervievate înregistrau și dezechilibre nutriționale. Impactul turelor de noapte este evident. Munca de noapte influențează activitățile cotidiene sau relațiile din jur într-o proporție crescută. Dintre participanții la studiu, un procent de 41%, preferă să lucreze noaptea, 39% dintre persoanele implicate în studiu menționează că nu au alte opțiuni, fiind nevoiți să facă atât ture de zi, cât și ture de noapte. De menționat că un procent de 30% de lucrători în halat alb sunt motivați de sporul acordat la salariu pentru turele de noapte pe care le efectuează. Printre activitățile pe care participanții le fac pentru a se îmbunătăți calitatea somnului se numără folosirea regulilor de igienă a somnului, plimbări în aer liber, exerciții fizice și dietă echilibrată [15,16]. În lotul nostru foarte puțini (1/4) aplică regulile de combatere al stresului post tură sau post expunere la COVID 19 (doar 24%). Ei fac plimbări in aer liber într-o proporție de 37.6%, exerciții fizice 18.2% și folosesc o dietă echilibrată 16.4%. Deși 96% din personalul medical participant la studiu consideră că somnul este foarte important în refacerea organismului, doar 15% dorm înainte de a intra în tură, în timp ce 37% nu dorm deloc. Personalul medical, așa cum reiese din alte studii, apreciază preponderent că somnul după tură de noapte nu este odihnitor [17]. Somnul de zi nu este considerat echivalent cu somnul de noapte de către 94% dintre participanții din studiul nostru. Majoritatea persoanelor intervievate consideră că turele de noapte afectează starea generală de sănătate, însă nu au raportat conflicte interne în interiorul echipei medicale puse pe seama lipsei de somn sau a somnului de slabă calitate [18,19]. În privința problemelor familiale induse de pandemie, un procent de 13.3% au avut probleme majore, iar 20% au considerat că uneori aceste relații au fost în suferință. În ceea ce privește activitatea profesională și problemele apărute în această zonă pe fondul pandemiei, aproape jumătate din personalul cuprins în studiu (49.7%) a raportat astfel de probleme. Desfășurarea activității în ture de noapte rotative are un impact semnificativ asupra somnului la echipele medicale, care este deja supusă unui nivel ridicat de stres și responsabilitate direct legată de îngrijirea pacienților [20]. Cercetările arată că turele de noapte afectează negativ ritmurile circadiene ale organismului determinând o scădere a calității și cantității somnului, ceea ce coincide și cu cercetarea efectuată de noi [21]. Majoritatea studiilor arată că oamenii sunt programați să fie activi în timpul zilei și să doarmă noaptea, iar schimbarea acestui ritm poate afecta circuitele neuronale implicate în reglarea somnului și a trezirii [22,23]. Personalul medical care efectuează ture de noapte, așa cum reiese din contribuțiile altor autori, este supus unor perturbări ale somnului, cu o durată mai scurtă și o calitate mai scăzută a somnului [24,25]. Subiecții intervievați în cadrul studiului nostru au estimat că somnul de noapte în perioada de dinainte de pandemie era preponderent între 6-8 ore. O mare parte dintre ei au afirmat că înainte de pandemie nu alocau timp pentru un eventual somn după-amiază (înainte de pandemie 21% dormeau insuficient: sub 6h per noapte – sub 1/5 din totalul eșantionului); 36.9% dintre respondenți au menționat referitor la siestă că înainte de pandemie nu alocau timp pentru somnul de după-amiaza (31.5% dormeau după amiază între 1-2 ore și 26.6% sub o oră). Au existat și modificări ale orelor de culcare și trezire ca efect al pandemiei. Această perturbare a somnului poate duce la o serie de efecte negative, cum ar fi oboseala cronică, iritabilitate, anxietate și depresie. De asemenea, poate afecta performanța cognitivă a personalului medical, inclusiv capacitatea lor de a lua decizii importante în ceea ce privește îngrijirea pacienților [26,27,28,29]. În urma colectării și analizării datelor și în lotul nostru s-a observat prezența unei patologii bogate de tură: insomnie (19.4%), somn fragmentat (59.4%), coșmaruri (3%) și somnolență diurnă (17.6%); toate aceste consecințe fiind atribuite impactului turelor de noapte pe care s-au grefat problemele pandemiei. O altă consecință post pandemie raportată de participanți este legată de modificările de comportament: nervozitate 35.1% , anxietate 30.3% , iritabilitate 23%, depresie 10.9% etc. Funcția cognitivă a fost și ea afectată: 35.1% au afirmat că au o concentrare mai slabă; 21.2% memorie mai slabă; 15.7% fuga de idei; 11.5% au afirmat scăderea performanțelor profesionale și doar 15.1% nu au observat modificări la nivelul funcției cognitive. Există și consecințe din punct de vedere psihic: 24.9% menționează un impact major, iar pentru 30.9% impactul este într-o mai mică măsură. Probabil este o cumulare a efectelor negative ale muncii în ture cu cea generată de efectele pandemiei. Consilierea psihologică poate fi un instrument util în acest caz. Astfel, 66.7% din personalul studiat consideră că s-ar simții ajutați de consiliere psihologică post-pandemie. Această constatare sugerează că există o deschidere semnificativă către intervenția psihologică și că mulți participanți recunosc beneficiile pe care le-ar putea aduce consilierea în gestionarea efectelor pandemiei asupra sănătății mintale, fapt care-l regăsim și în alte studii [30,31]. De asemenea, 24.3% dintre participanți au afirmat că au avut nevoie de consiliere psihologică și ajutor în acest context. Această cifră indică faptul că există o cerere explicită pentru servicii de consiliere și că participanții recunosc importanța suportului psihologic în depășirea dificultăților post-pandemie, element regăsit și în alte studii [32].
În loc de concluzii câteva mesaje cheie la final de studiu:
- Există o afectare a somnului care poate fi limitată doar prin aplicarea celor 10 reguli al somnului sănătos.
- Se impun abordări multidisciplinare ale eșantioanelor cu patologie de tură accentuată de pandemia de Covid 19 cu integrarea în această echipă a unui psiholog, precum și a unui specialist în consiliere pentru fumat, etc.
- Sechelele lăsate de pandemie la nivelul personalului sunt amplificate și de alți factori, de la cei bine cunoscuți precum fumatul, existența unor boli cardiovasculare, numărul insuficient de ore de somn pe parcursul nopții, până la abuzul de cofeină sau recuperarea insuficientă a somnului în timpul zilei.
- Recuperarea acestor sechele impune măsuri de screening ulterioare pandemiei în care medicul de medicina muncii ar trebui să se implice activ pentru testarea capacității cognitive, dar și a celei de a realiza sarcinile de serviciu, prin teste specifice.
- Acest studiu poate fi un punct de plecare pentru a regândi o strategie națională coerentă pentru colegii care au fost implicați în turele de noapte, în perioada de pandemie și care pot beneficia de programe de recuperare, cu beneficii pentru sănătatea lor, așa cum s-a demonstrat și în alte cercetări [33, 34].
BIBLIOGRAFIE
- Mihălțan, FM. Tulburările respiratorii din timpul somnului. București (România): Editura Științelor Medicale.2002 p. 19-39. p. 90-97. p. 169-183.
- Behrens T, Burek K, Pallapies D, Kösters L, Lehnert M, Beine A, et al. Decreased psychomotor vigilance of female shift workers after working night shifts. PLoS One. 2019;14(7):1–18.
- International Labour Organization. World Employment And Social Outlook: Trends 2020 [Internet]. 2020 [cited 2023 Mar 19]. Available from: https://www.ilo.org/global/research/global-reports/ weso/2020/lang–en/index.htm
- World Health Organization. Global strategy on human resources forhealth: Workforce 2030 [Internet]. 2016 [cited 2023 Mar 19]. Available from: https://www.who.int/hrh/resources/globstrathrh-2030/en/
- Furtunescu FL, Mincă DG (coord.) et al, Public Health and Management, Texbook for practicals, Medicine English Program, Ed. Universitară Carol Davila București, 2016, ISBN: 978-973-708-938-0.
- Mincă, Dana Galieta; Florentina Ligia Furtunescu, “Managementul serviciilor de sănătate – Abordare prin proiecte” (Ediţia a II-a revizuită şi completată), Editura Universitară “Carol Davila”, Bucureşti, 2010, ISBN: 978-973-708-446-0.
- Mincă, Dana Galieta, Mihail Grigorie Marcu – “Sănătate publică şi management sanitar”–Note de curs pentru învăţământul postuniversitar–Ed. II-a revizuită şi completată Editura Universitară “Carol Davila”, Bucureşti, 2005, ISBN 973-708-093-9.
- Vasile A, Mincă DG. Glossar de termeni de Sănătate Publică şi Management. ISBN: 973-8047-73-0, Ed. Universitară „Carol Davila” Bucureşti, 2002
- Marcu, Aurelia, “Metode utilizate în monitorizarea stării de sănătate”, Institutul de Sănătate Publică, Bucureşti, 2000.
- Di Muzio M, Dionisi S, Di Simone E, Cianfrocca C, Muzio FDI, Fabbian F, et al. Can nurses’ shift work jeopardize the patient safety? A systematic review. Eur Rev Med Pharmacol Sci. 2019;23(10):4507–19.
- Stanojevic C, Simic S, Milutinovic D. Health Effects of Sleep Deprivation on Nurses Working Shifts. Med Pregl. 2016 Oct;69 (5–6):183–8.
- Cousin Cabrolier L, Di Beo V, Marcellin F, Rousset Torrente O, Mahe V, Valderas JM, Chassany O, Carrieri PM, Duracinsky M. Negative representations of night-shift work and mental health of public hospital healthcare workers in the COVID 19 era (Aladdin survey). BMC Health Serv Res. 2023 Feb 22;23(1):187. doi: 10.1186/s12913-023-09101-7. PMID: 36814276; PMCID: PMC9946706.
- Yassin A, Al-Mistarehi AH, Qarqash AA, Soudah O, Karasneh RA, Al-Azzam S, Khasawneh AG, El-Salem K, Kheirallah KA, Khassawneh BY. Trends in Insomnia, Burnout, and Functional Impairment among Health Care Providers over the First Year of the COVID-19 Pandemic. Clin Pract Epidemiol Ment Health. 2022 Jul 15;18:e174501792206200. doi: 10.2174/17450179-v18-e2206200. PMID: 37274859; PMCID: PMC10156054.
- Hwang S and Lee J -The influence of COVID-19-related resilience on depression, job stress, sleep quality, and burnout among intensive care unit nurses. Front. Psychol. 2023 14:1168243. doi: 10.3389/fpsyg.2023.1168243
- Barker LM, Nussbaum MA. Fatigue, performance and the work environment: a survey of registered nurses. J Adv Nurs. 2011 Jun;67(6):1370–82.
- Harvey AG, Stinson K, Whitaker KL, Moskovitz D, Virk H. The subjective meaning of sleep quality: a comparison of individuals with and without insomnia. Sleep. 2008 Mar;31(3):383–93.
- Geiger-Brown J, Rogers VE, Trinkoff AM, Kane RL, Bausell RB, Scharf SM. Sleep, sleepiness, fatigue, and performance of 12-hourshift nurses. Chronobiol Int. 2012 Mar;29(2):211–9.
- Cheng S-Y, Lin P-C, Chang Y-K, et al.. Sleep quality mediates the relationship between work-family conflicts and the self-perceived health status among hospital nurses. J Nurs Manag 2019;27:381–7
- Kheiri M, Gholizadeh L, Taghdisi MH, Asghari E, Musavi M, Mahdavi N, Ghaffari. Factors affecting the quality of work-life of nurses: a correlational study. J Res Nurs. 2021 Nov;26(7):618-629.
- Stimpfel AW, Sloane DM, Aiken LH. The longer the shifts for hospital nurses, the higher the levels of burnout and patient dissatisfaction. Health Aff (Millwood). 2012 Nov;31(11):2501–9.
- Di Muzio M, Diella G, Di Simone E, Novelli L, Alfonsi V, Scarpelli S, et al. Nurses and Night Shifts: Poor Sleep Quality Exacerbates Psychomotor Performance. Front Neuroscience. 2020; 14:1–8.
- Akerstedt T, Folkard S. The three-process model of alertness and its extension to performance, sleep latency and sleep length. Chronobiol Int. 1997 Mar;14(2):115–23.
- Hagewoud R, Havekes R, Novati A, Keijser JN, Van der Zee EA, Meerlo P. Sleep deprivation impairs spatial working memory and reduces hippocampal AMPA receptor phosphorylation. J Sleep Res. 2010 Jun;19(2):280–8.
- Cochran KR. An Examination of Work Characteristics, Fatigue, and Recovery Among Acute Care Nurses. J Nurs Adm. 2021;51(2):89–94.
- Burch JB, Tom J, Zhai Y, et al.. Shiftwork impacts and adaptation among health care workers. Occup Med 2009;59:159–66.
- Griffin MA, Neal A. Perceptions of safety at work: a framework for linking safety climate to safety performance, knowledge, and motivation. J Occup Health Psychol. 2000;5(3):347–58.
- Hsieh S, Tsai CY, Tsai LL. Error correction maintains post-error adjustments after one night of total sleep deprivation. J Sleep Res. 2009 Jun;18(2):159–66.
- Caruso CC, Baldwin CM, Berger A, Chasens ER, Edmonson JC, Gobel BH, et al. Policy brief: Nurse fatigue, sleep, and health, and ensuring patient and public safety. Nurs Outlook. 2019;67(5):615–9.
- Yildirim D, Aycan Z. Nurses’ work demands and work-family conflict: a questionnaire survey. Int J Nurs Stud 2008;45:1366–78.
- Knupp AM, Patterson ES, Ford JL, Zurmehly J, Patrick T. Associations Among Nurse Fatigue, Individual Nurse Factors, and Aspects of the Nursing Practice Environment. J Nurs Adm. 2018 Dec;48(12):642–8
- Grimani A, Aboagye E, Kwak L. The effectiveness of workplace nutrition and physical activity interventions in improving productivity, work performance and workability: A Systematic Review. 2019;1–12
- Zhao Y, Richardson A, Poyser C, et al.. Shift work and mental health: a systematic review and meta-analysis. Int Arch Occup Environ Health 2019;92:763–93.
- Costa G. Shift work and health: current problems and preventive actions. Saf Health Work 2010;1:112–23.
- Ferri P, Guadi M, Marcheselli L, et al.. The impact of shift work on the psychological and physical health of nurses in a general Hospital: a comparison between rotating night shifts and day shifts. Risk Manag Healthc Policy 2016;9:203–11.