Timp de lectură: 5 minute
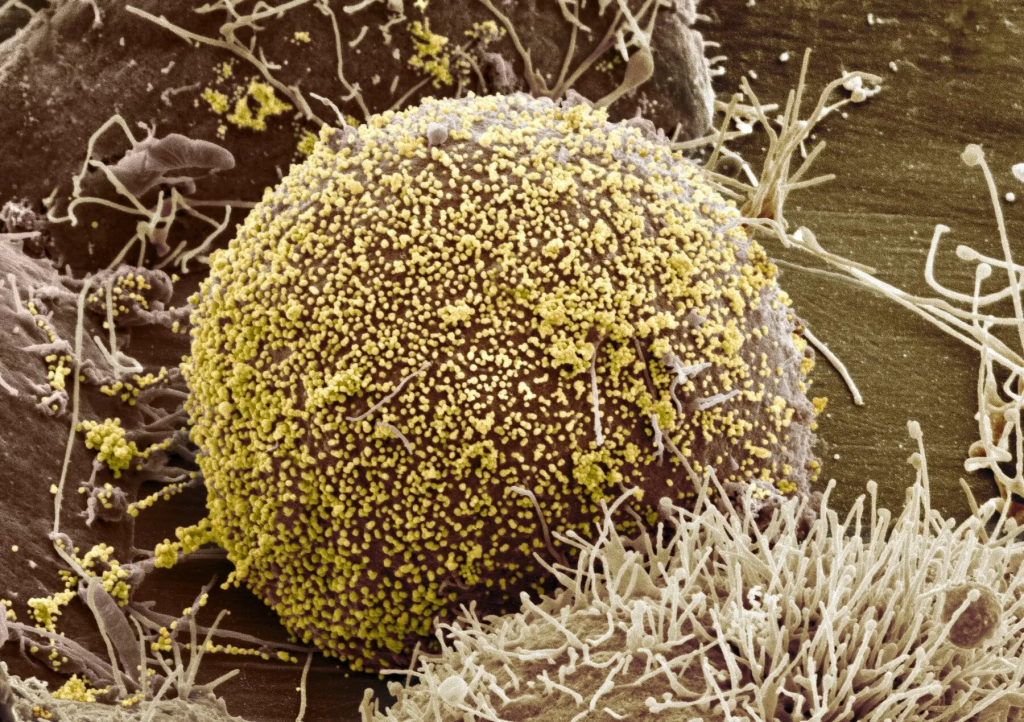
În cadrul Conferinței privind retrovirusurile și infecțiile oportuniste, care a avut loc la Denver, Colorado, SUA, în perioada 12-16 februarie 2022, un grup de cercetători a anunțat că o femeie de rasă mixtă este a treia persoană care a fost vindecată de H.I.V.
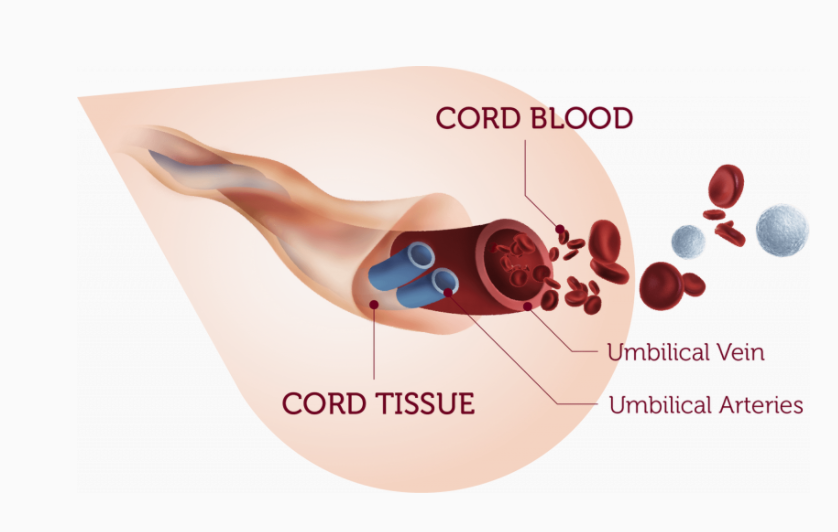
În cazul ei, a fost folosită o nouă metodă de transplant care implică celule stem din cordonul ombilical.
Cercetătorii și-au exprimat speranța că această metodă va permite vindecarea mai multor persoane de diferite origini rasiale decât a fost posibil până acum.
Această a treia persoană vindecată de HIV a ales să întrerupă terapia antiretrovirală la 37 de luni după transplantul cu celule stem din cordonul ombilical. În prezent, la mai mult de 14 luni de la intervenție, nu prezintă niciun semn de H.I.V. la analizele de sânge și nu pare să aibă anticorpi detectabili împotriva virusului.
Femeia, care avea și ea leucemie, la fel ca cei doi pacienți vindecați anterior de HIV, a primit sânge din cordonul ombilical pentru a-și trata cancerul (cei 2 pacienți HIV vindecați anterior primiseră un transplant de măduvă osoasă). Acesta a provenit de la un donator parțial compatibil, spre deosebire de practica obișnuită până atunci de a găsi un donator de măduvă osoasă de rasă și etnie similară cu cea a pacientului. Ea a primit, de asemenea, sânge de la o rudă apropiată pentru a-i oferi organismului o mai bună apărare imunitară temporară în perioada transplantului.
Până la momentul anunțului făcut la Conferința din SUA, existaseră doar două cazuri cunoscute de vindecare de H.I.V.
Supranumit „Pacientul din Berlin”, Timothy Ray Brown nu a mai prezentat urme de HIV timp de 12 ani după transplant, până când a murit în 2020, de cancer. În 2019, un alt pacient, identificat ulterior ca fiind Adam Castillejo, a fost raportat ca fiind vindecat de H.I.V., confirmând că vindecarea domnului Brown nu fusese o întâmplare. Ambii bărbați au primit transplanturi de măduvă osoasă de la donatori care aveau o mutație care blochează infecția cu H.I.V. Mutația a fost identificată doar la aproximativ 20.000 de donatori, majoritatea fiind de origine nord-europeană.
Sexul și originea rasială a noului caz de vindecare, al treilea, marchează un important pas înainte spre dezvoltarea unui tratament pentru H.I.V. care să poată fi folosit pentru majoritatea pacienților, au declarat cercetătorii. Se crede că infecția cu H.I.V. evoluează diferit la femei decât la bărbați, dar, deși femeile reprezintă mai mult de jumătate din cazurile de H.I.V. din lume, ele reprezintă doar 11 la sută dintre participanții la studiile clinice desfășurate pentru testarea diverselor tratamente.
În cazurile anterioare, deoarece transplanturile de măduvă osoasă au afectat sistemele lor imunitare originale, ambii bărbați au suferit efecte secundare dureroase, inclusiv boala grefă- împotriva-gazdă, o afecțiune în care măduva osoasă sau celulele stem din sângele periferic ale donatorului consideră corpul primitorului ca fiind un corp străin, iar celulele/măduva osoasă donate atacă organismul. Astfel, domnul Brown a fost aproape de moarte după transplant. În cazul domnului Castillejo, reacțiile au fost mai puțin intense, dar în anul care a urmat transplantului său, acesta a pierdut aproape 70 de kilograme, a dezvoltat o pierdere a auzului și s-a luptat pentru viața sa în fața mai multor infecții, potrivit medicilor săi.
În schimb, femeia din cel mai recent caz a părăsit spitalul în ziua 17 după transplant și nu a dezvoltat boala grefă-împotriva-gazdă, a declarat Dr. JingMei Hsu, medicul pacientei de la Weill Cornell Medicine, SUA.
Cercetătorii cred că combinația dintre sângele din cordonul ombilical și sângele primit de la o rudă apropiată ar fi protejat-o de efectele secundare intense ale unui transplant tipic de măduvă osoasă. Celulele „haplo” pe jumătate compatibile de la ruda ei au susținut sistemul imunitar până când celulele din sângele din cordonul ombilical au devenit dominante, ceea ce a făcut ca transplantul să fie mult mai puțin periculos, a declarat Dr. Marshall Glesby, expert în boli infecțioase la Weill Cornell Medicine din New York și parte a echipei de cercetare.
Cercetătorii se concentrează acum pe a înțelege de ce celulele stem din sângele din cordonul ombilical par să funcționeze atât de bine. O ipoteză este că sângele din cordonul ombilical poate conține și alte elemente în afară de celulele stem care ajută la transplant.
Sângele din cordonul ombilical este sângele care rămâne în placentă și în cordonul ombilical după naștere.
Lichidul este ușor de colectat și are de 10 ori mai multe celule stem decât ce se poate colecta din măduva osoasă.
Celulele stem din sângele din cordonul ombilical sunt rareori purtătoare de boli infecțioase și sunt mult mai puțin susceptibile de a fi respinse de primitor decât celulele stem adulte din măduva osoasă.
Celulele stem sunt „celulele principale” ale organismului. Celulele stem producătoare de sânge (numite celule stem hematopoietice) sunt prezente în sângele din cordonul ombilical. Aceste celule sunt celule „nespecializate”, ceea ce înseamnă că au capacitatea de a se dezvolta în acele părți ale sângelui de care are nevoie organismul pacientului, fie că este vorba de globule roșii, de globule albe sau de trombocite.
Un transplant de celule stem care utilizează propriul sânge din cordonul ombilical al unei persoane (numit transplant autolog) nu poate fi utilizat în cazul unor tulburări genetice, cum ar fi talasemia, deoarece mutațiile genetice care provoacă această tulburare sunt prezente și în sângele din cordonul ombilical al copilului. Alte boli care pot fi tratate cu un transplant de celule stem, cum ar fi leucemia, pot fi, de asemenea, deja prezente în sângele din cordonul ombilical.
În principal din cauza acestor limitări, în ultimele două decenii, în Statele Unite au avut loc doar puțin peste 400 de transplanturi autologe de sânge din cordonul ombilical. În schimb, la nivel mondial au fost efectuate peste 60.000 de transplanturi de sânge din cordonul ombilical de la donatori neînrudiți.
Academia Americană de Pediatrie și Asociația Medicală Americană recomandă să nu se stocheze sângele din cordonul ombilical ca o formă de „asigurare biologică”, deoarece beneficiile sunt prea îndepărtate pentru a justifica costurile. Un studiu spune că șansa ca un copil să își folosească sângele din cordonul ombilical de-a lungul vieții este între 1 la 400 și 1 la 200.000. Astfel, sângele stocat nu poate fi folosit întotdeauna, chiar dacă persoana respectivă dezvoltă ulterior o boală, deoarece, dacă boala a fost cauzată de o mutație genetică, aceasta se va regăsi și în celulele stem. În plus, cercetările actuale spun că sângele stocat ar putea fi util doar pentru 15 ani.
O discuție interesantă legată de celulele stem din cordonul ombilical are loc în cazul gemenilor – dacă unul dintre gemeni se naște cu o tulburare genetică sau dezvoltă o leucemie în copilărie, sângele din cordonul ombilical conține probabil același cod care a cauzat problema în primul rând. Ca urmare, acesta nu poate fi folosit pentru a trata niciunul dintre gemeni sau altă persoană.
Celulele din sângele din cordonul ombilical de la un geamăn sănătos pot fi folosite pentru a trata celălalt geamăn sau un alt copil bolnav, atâta timp cât cei doi sunt compatibili. Dar acest beneficiu este mai mare atunci când cei doi copii au o constituție genetică ușor diferită. Acest lucru înseamnă că, dacă gemenii dumneavoastră sunt identici (monozigoți), ei vor fi donatori slabi de sânge unul pentru celălalt. Dacă gemenii dvs. nu sunt identici (dizigoți), au aceleași șanse ca orice alt frate sau soră de a fi un bun donator pentru celălalt.
Asociația Pediatrică Americană recomandă stocarea sângelui din cordonul ombilical în cazul în care un copil are un frate sau o soră cu o afecțiune malignă sau genetică care poate fi tratată prin transplant de sânge din cordonul ombilical, ca de exemplu:
- Leucemie
- Deficiențe imunitare, cum ar fi imunodeficiența combinată severă
- Limfom (Hodgkin și non-Hodgkin)
- Anemie aplastică
- Anemie cu celule în seceră (siclemie)
- Boala Krabbe
- Talasemie
Chiar și așa, un frate sau o soră are doar 25% șanse de a prezenta o compatibilitate genetică perfectă. Astfel, un frate sau o soră poate avea nevoie de un transplant de măduvă osoasă sau de sânge din cordonul ombilical de la un donator neînrudit. De aceea, familiile sunt încurajate să doneze celule stem către o bancă publică pentru a-i ajuta pe pacienți din afara familiei.
Nimeni nu știe cum vor fi utilizate celulele stem în viitor, dar cercetătorii speră că acestea vor putea fi folosite pentru a trata din ce în ce mai multe afecțiuni importante, precum boala Alzheimer, diabetul, insuficiența cardiacă sau leziunile măduvei spinării.
Mirela Mustață, Redactor executiv E-asistent
Surse de documentare:
- A Woman Is Cured of H.I.V. Using a Novel Treatment – The New York Times (nytimes.com) – Apoorva Mandavilli, Feb 15 2022
- What is cord blood? – Cord Blood Bank – NHS Blood and Transplant (nhsbt.nhs.uk)
- Umbilical Cord Blood Banking: Pros & Cons, Costs, Basics (webmd.com)
- Foto 1 – Micrografie de scanare colorată a particulelor H.I.V., în galben, care infectează o celulă gazdă- autor Thomas Deerinck, NCMIR/Science Source
- Foto 2 – nhsbt.nhs.uk